قطع الرباط الصليبي فى الاطفال
يُعتبر قطع الرباط الصليبي فى الاطفال إصابه قليلة الحدوث إذا ما قورنت بمثيلتها عند البالغين، ولكنها إصابة تمثل تحديًا طبيًا كبيرًا بسبب الطبيعة المختلفة لتركيب الركبة في هذه الفئة العمرية.
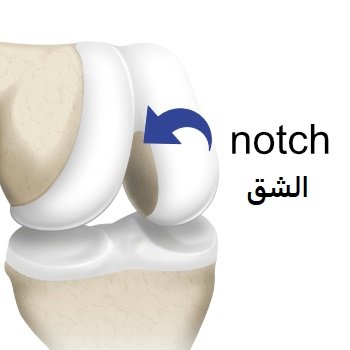
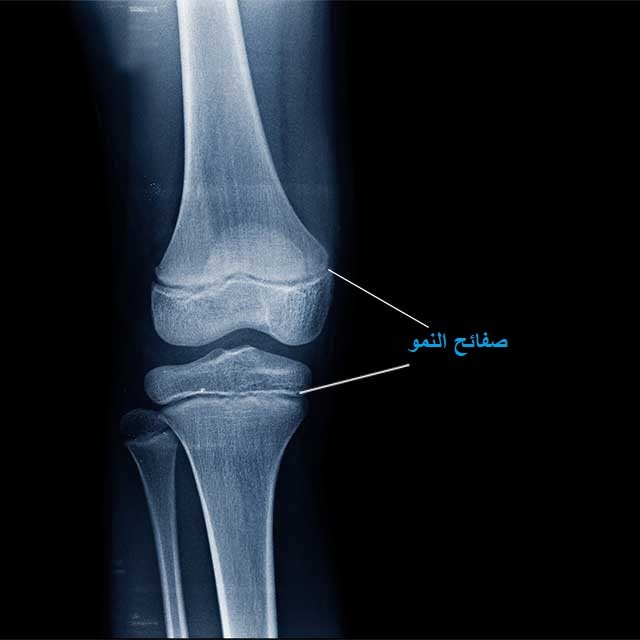
حيث تُعد إصابات الرباط الصليبي الأمامي في الأطفال أكثر تعقيدًا نظرًا لوجود مراكز (صفائح) النمو في نهاية عظمتي الفخذ والقصبة، والتي تلعب، أي مراكز النمو، دورًا أساسيًا في نمو الأطراف السفلية.
أية إصابة قد تؤثر على هذه الصفائح يمكن أن تؤدي إلى مشاكل طويلة المدى مثل تفاوت طول الساق أو بعض التشوهات الهيكلية مثل انحراف وتشوه الركبة.
في هذا المقال نتناول اصابة أو قطع الرباط الصليبي فى الاطفال ودرجاته وكيفية علاجه، فتابعونا.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
أهمية فهم طبيعة الركبة عند الأطفال
من الفروقات الأساسية بين إصابات الركبة عند الأطفال والكبار هو وجود صفائح النمو، وهي مناطق غضروفية ضعيفة نسبيًا في نهاية العظام.
عند حدوث نفس الإصابة أو الصدمة التي تؤدي إلى تمزق الرباط الصليبي في ركبة شخص بالغ، قد تتسبب هذه القوة في كسر الصفائح بدلاً من تمزق الرباط، مما يجعل التشخيص والتعامل مع هذه الحالات أكثر تعقيدًا.
أسباب إصابات الرباط الصليبي عند الأطفال
تحدث صفائح/مراكز النمو إصابة الرباط الصليبي الأمامي في الأطفال نتيجة للعديد من العوامل التي تشمل:
- الحركات الرياضية المفاجئة:
مثل التوقف المفاجئ أو تغيير الاتجاه أثناء ممارسة الرياضات مثل كرة القدم وكرة السلة. - السقوط أو الاصطدام المباشر:
يؤدي التعرض لحادث سقوط أو اصطدام إلى تضرر الركبة وتعرضها للإصابة. - ضعف العضلات وعدم التوازن:
الأطفال الذين يعانون من ضعف العضلات أو عدم التوازن يكونون أكثر عرضة لهذه الإصابات.

أعراض قطع الرباط الصليبي الأمامي في الأطفال
تشمل الأعراض الشائعة لـ إصابات الرباط الصليبي الأمامي عند الأطفال ما يلي:
- ألم شديد: يشعر به الطفل في الركبة عند الإصابة.
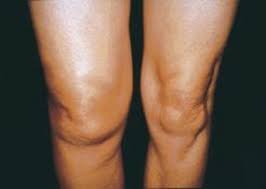
- تورم سريع:و يظهر عادة خلال ساعات قليلة.
- صعوبة في الحركة: خاصة عند محاولة ثني الركبة أو تحميل الوزن عليها.
- سماع صوت والإحساس بـ "فرقعة": وذلك أثناء الإصابة.
- عدم استقرار الركبة: حيث يشعر الطفل أن الركبة تخونه.
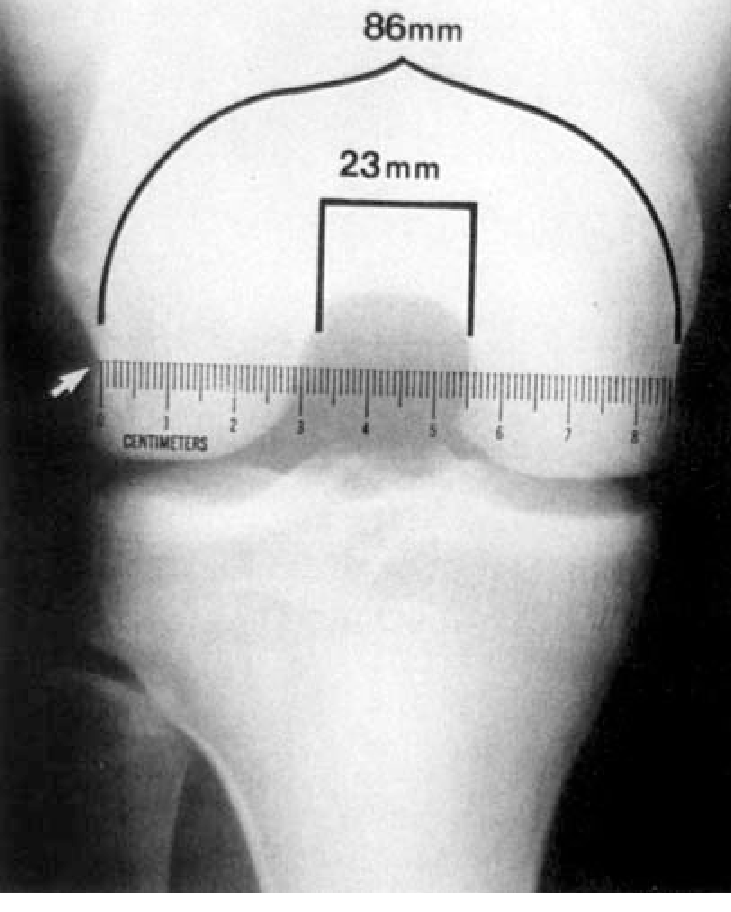
تشخيص إصابة الرباط الصليبي في الأطفال
يبدأ التشخيص عادةً بالفحص السريري، حيث يقوم الطبيب بتقييم الحركة والاستقرار في الركبة، ثم يأتي دور الأشعة التشخيصية.
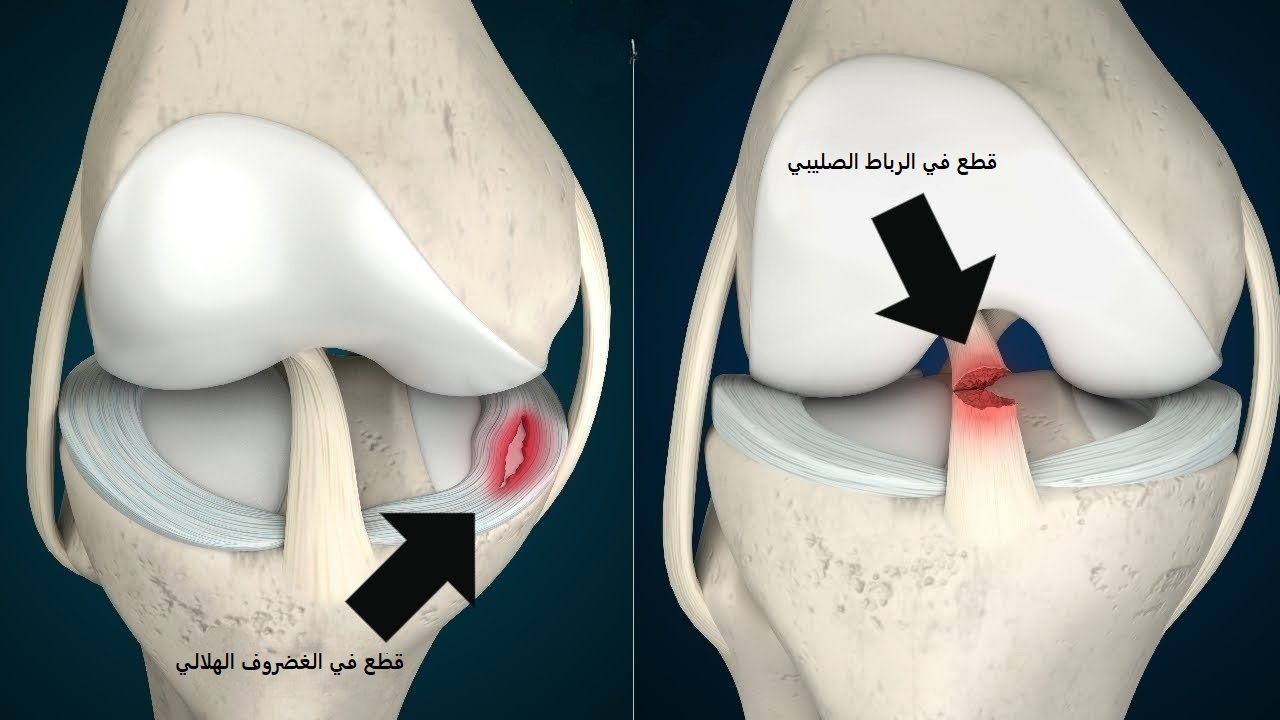
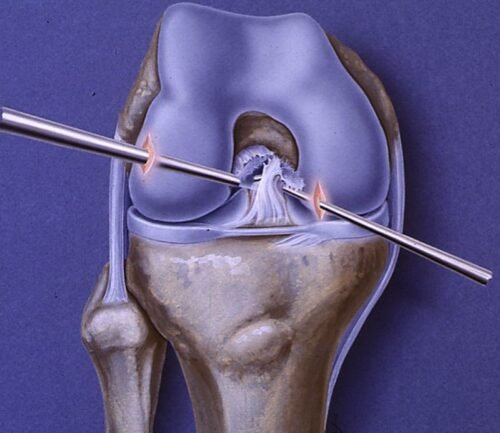
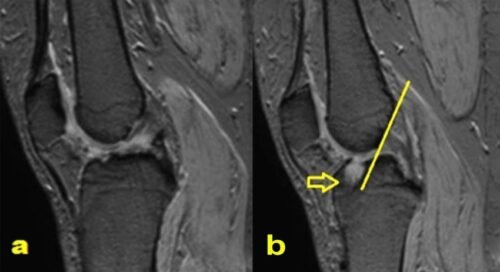
حيث يتم استخدام الأشعة السينية لاستبعاد الكسور، بينما يوفر التصوير بالرنين المغناطيسي (MRI) صورة دقيقة تُوضح درجات قطع الرباط الصليبي الأمامي ومدى تأثُر الأنسجة المحيطة.
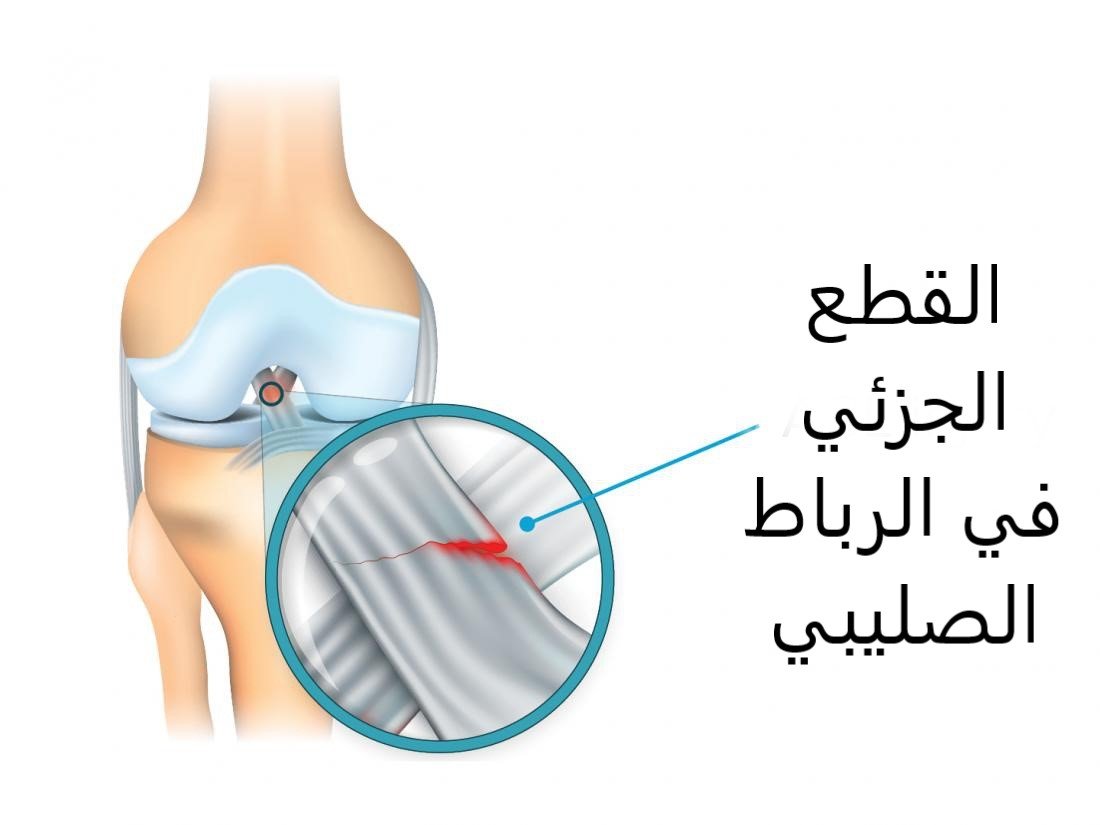
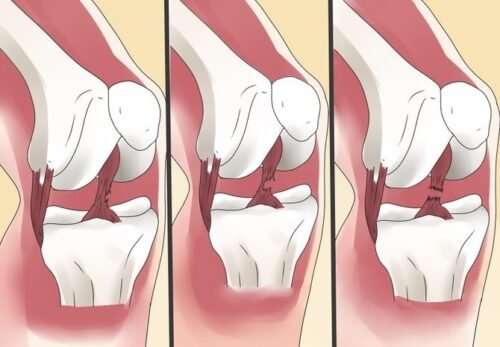
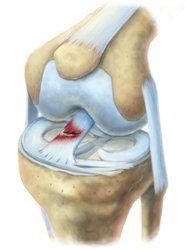
درجات قطع الرباط الصليبي الأمامي
يمكن تصنيف إصابات الرباط الصليبي الأمامي عند الأطفال إلى ثلاث درجات:
- الدرجة الأولى: تمدد الرباط دون تمزق كامل، وعادةً ما تكون الإصابة خفيفة مع بعض التورم.
- الدرجة الثانية: تمزق جزئي في الرباط، مما يسبب ألمًا وعدم استقرارًا جزئيًا.
- الدرجة الثالثة: تمزق كامل في الرباط، ما يؤدي إلى عدم استقرار الركبة بشكل واضح.
فيديو للدكتور هشام عبد الباقي متحدثًا عن إصابة الرباط الصليبي في الاطفال
مخاطر إصابات الرباط الصليبي عند الأطفال
من أهم المخاطر التي يجب مراعاتها عند الأطفال هي تأثير الإصابة على صفائح النمو.
والإجراءات الجراحية التقليدية قد تؤدي إلى إغلاق الصفائح بشكل مبكر، مما يؤدي إلى:
- اختلاف طول الساقين: نتيجة توقف نمو العظم المصاب.
- تشوهات زاوية الركبة: التي قد تؤثر على الحركة الطبيعية في المستقبل.
علاج قطع الرباط الصليبي الأمامي بدون جراحة في الأطفال
في بعض الحالات، يمكن علاج الرباط الصليبي في الأطفال بدون جراحة، خاصة إذا كانت الإصابة من الدرجة الأولى أو الثانية. يتضمن العلاج:
- الراحة: لتقليل الالتهاب والتورم.
- العلاج الطبيعي: لتقوية العضلات المحيطة بالركبة وتحسين استقرارها.
- الدعامات الطبية: لدعم الركبة أثناء الحركة.
- المتابعة الدورية: للتأكد من تحسن الحالة وعدم حدوث أي مضاعفات.

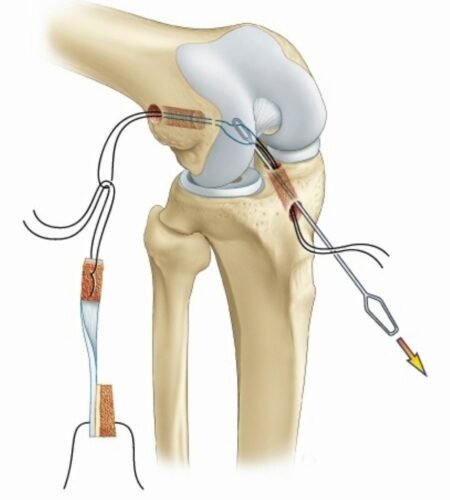
العلاج الجراحي لقطع الرباط الصليبي فى الاطفال
إذا فشل العلاج الغير جراحي في إعادة ثبات الركبة وتجنب “الخيانة”. يتم اللجوء عملية الرباط الصليبي عند الأطفال لتجنب تدهور حالة الركبة وحدوث إصابات إضافية أخرى بها مثل قطع الغضاريف الهلالية وخشونة المفصل.
فقد أظهرت إحدى الدراسات أن تأخير عملية الرباط الصليبي للأطفال المصابين لمدة ستة أشهر، يزيد من فرص حدوث قطع بالغضاريف الهلالية لخمسة أضعاف.
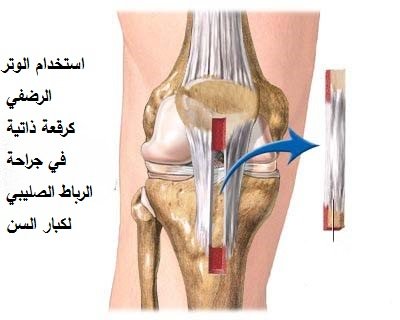
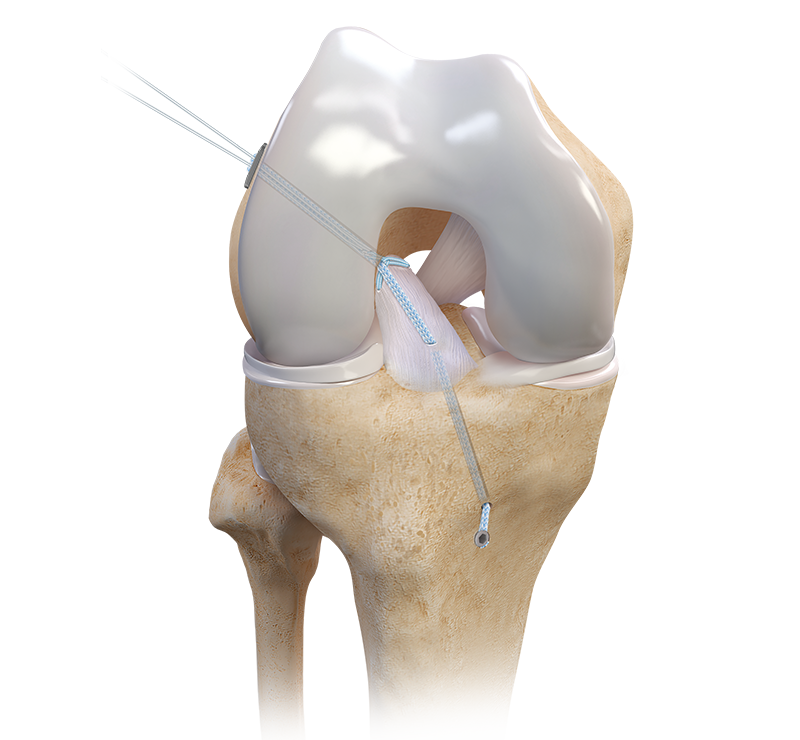
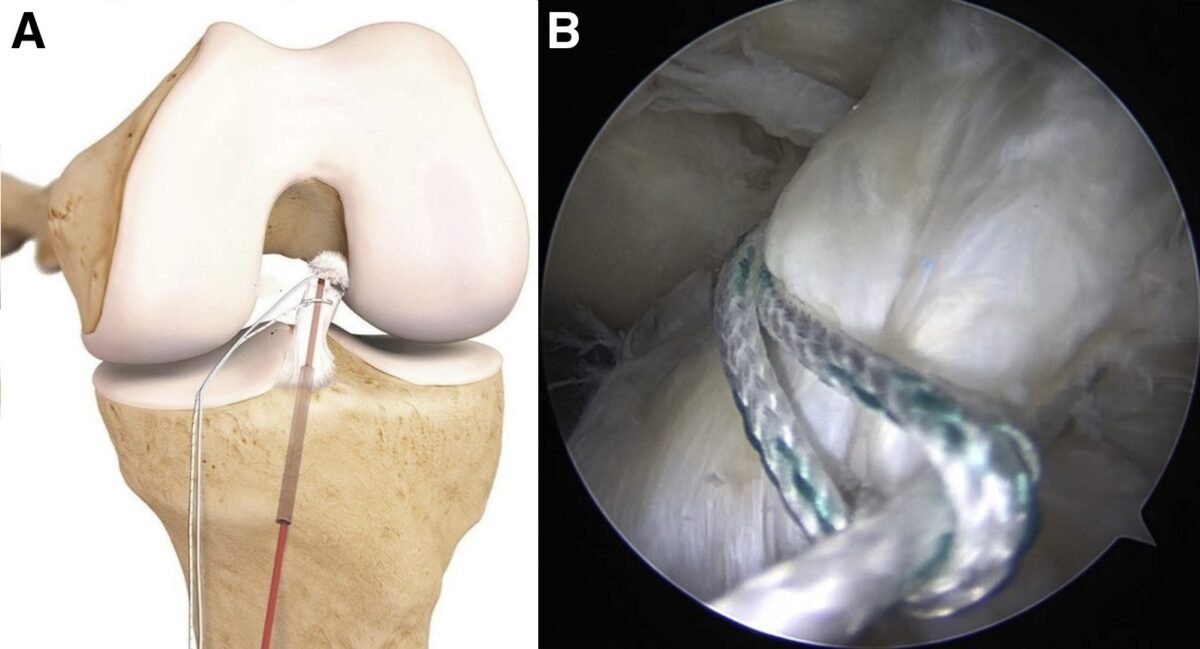
وقد تم تطوير تقنيات خاصة لإجراء الجراحة في الاطفال للحد من إمكانيات إصابة مراكز النمو اثناء الجراحة.
وهذه التقنيات هي :
- عمل ثقوب صغيرة بعيدا عن مراكز النمو وليس من خلالها.
- تجنب الثقوب تماما وتثبيت الرباط حول العظام
- التدخل المؤقت باستخدام تقنيات لا تؤثر على نمو العظام، مع إعادة التقييم بعد بلوغ الطفل.

نصائح لتقليل خطر الإصابة بالرباط الصليبي عند الأطفال
- تقوية العضلات: وذلك عن طريق التركيز على تمارين التوازن والقوة لعضلات الفخذ والركبة.
- التدريب الصحيح: التأكد من تعليم الأطفال التقنيات الصحيحة أثناء ممارسة الرياضة.
- استخدام الأحذية المناسبة: لتقليل الضغط على الركبة.
- الإحماء: قبل التمارين لتجنب الحركات المفاجئة.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
ختامًا:
إصابات الرباط الصليبي الأمامي عند الأطفال تتطلب عناية خاصة بسبب وجود صفائح النمو. ويجب استشارة طبيب مختص في طب عظام الأطفال لتشخيص الإصابة بدقة ووضع خطة علاج مناسبة.
سواء كان العلاج جراحيًا أو بدون جراحة، فإن الهدف الأساسي هو الحفاظ على استقرار الركبة وضمان النمو الطبيعي للطفل.
إذا كان لديك أي استفسار أو قلق حول إصابات أو قطع الرباط الصليبي فى الاطفال بسبب تعرض طفلك لإصابة في ركبته، فلا تتردد في استشارة أخصائي جراحة العظام. فالتشخيص المبكر والعلاج المناسب يضمنان أفضل النتائج على المدى الطويل.
للمزيد حول إصابات الرباط الصليبي يمنكم الإطلاع على هذه المقالات:
- أفضل دكتور لعملية الرباط الصليبي
- عملية الرباط الصليبي بالمنظار
- عملية الرباط الصليبي الامامي
- سعر عملية الرباط الصليبي
أسئلة شائعة عن قطع الرباط الصليبي فى الاطفال
تمزق الرباط الصليبي الأمامي عند الأطفال يمكن اكتشافه من خلال بعض الأعراض الواضحة مثل:
ألم حاد في الركبة بعد إصابة مباشرة أو حركة عنيفة.
تورم سريع في الركبة خلال ساعات من الإصابة.
صعوبة في المشي أو الوقوف، أو ظهور عرج واضح.
فرقعة مسموعة عند حدوث الإصابة.
قد تظهر الأعراض بشكل مشابه لإصابات الكبار، لكن من الضروري استشارة طبيب فورًا بسبب حساسية الركبة لدى الأطفال ووجود صفائح النمو.
في معظم الحالات، قد يتمكن الطفل المصاب من ثني ركبته جزئيًا، لكن ذلك يكون مصحوبًا بألم شديد أو تورم يعوق الحركة الطبيعية.
تعتمد درجة التأثير على شدة الإصابة والتورم المحيط بالمفصل.
تعد إصابة الأطفال أقل شيوعًا مقارنةً بالكبار. وغالبًا ما تحدث إصابات الرباط الصليبي الأمامي لدى الأطفال بسبب الأنشطة الرياضية التي تتطلب قفزًا مفاجئًا، دورانًا، أو توقفًا سريعًا، مثل كرة القدم أو التنس.
وجود صفائح النمو يجعل العلاج معقدًا في بعض الحالات.
العلاج غير الجراحي: يتمثل في الراحة، العلاج الطبيعي، ودعامات الركبة، وهو مناسب للحالات البسيطة أو الأطفال الأصغر سنًا.
العلاج الجراحي: يُلجأ إليه عند التمزقات الكبيرة أو عدم استقرار الركبة، لكن يتم بحذر لتجنب التأثير على صفائح النمو.
في كل الأحوال، يتم التركيز على إعادة التأهيل بعد العلاج أيًا كان نوعه لاستعادة القوة والحركة.
نعم، قطع الرباط الصليبي الأمامي يمكن أن يكون خطرًا إذا لم يُعالج بسرعه وبشكل صحيح، فقد يؤدي إلى:
تلف صفائح النمو، مما قد يؤثر على تطور العظام.
عدم استقرار الركبة، مما يزيد من خطر الإصابات المستقبلية.
مشاكل طويلة الأمد مثل التهاب المفاصل المبكر.