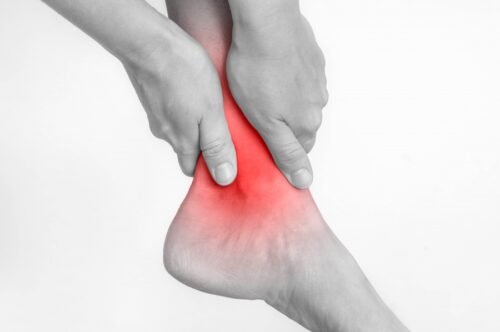
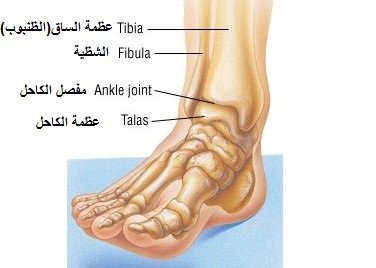
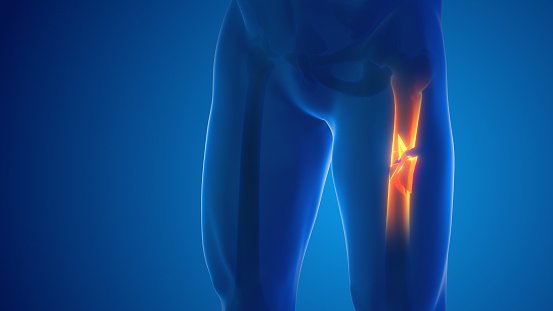
كسر الساق “القصبة”
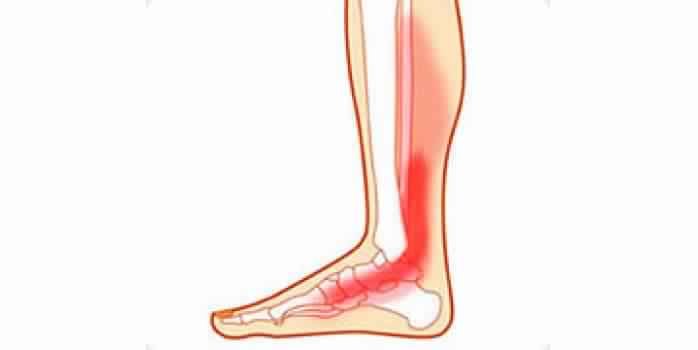
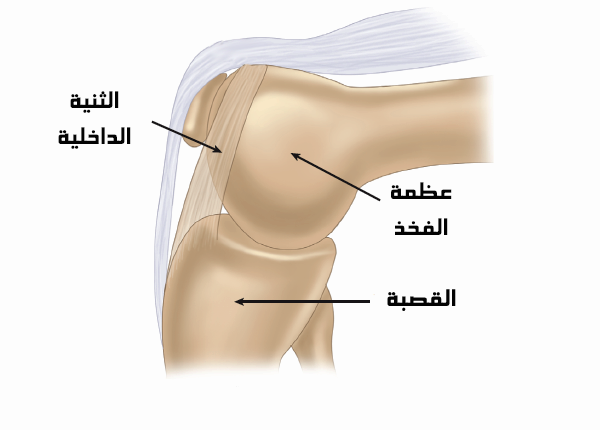
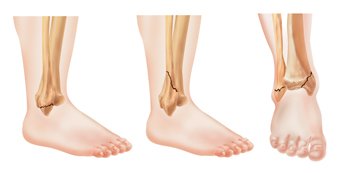
عظمة الساق "القصبة" من العظام الأكثر قوة في جسم الإنسان. حيث تعد الحامل الرئيسي لوزن جسم الإنسان. وعادًة ما يتطلب الأمر قوة كبيرة للتسبب في كسر هذه العظمة، مثل حوادث السيارات أو الارتطام على الأرض. مثل هذه الارتطامات القوية هي التي تسبب كسر القصبة.
فما الذي يجب الانتباه له عند الإصابة بكسر الساق؟ وما هي علامات كسر الساق؟ وهل كسر عظام القصبة هو كسر الرجلين؟ وما هو علاج كسر الساق؟ وهل كسر الساق خطير؟ وما هي مدة التئام عظام الساق؟ وكم مدة التئام عظام الساق عند البالغين؟ وما مدة التئام عظام الساق عند الأطفال؟
أسباب كسر عظمة الساق:
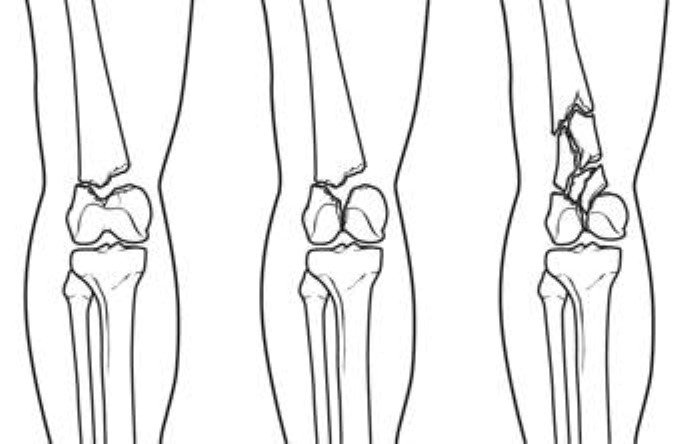
غالبًا ما تحدث كسور عظمة الساق عن طريق التصادمات الشديدة. مثل حادث تصادم سيارة أو دراجة نارية وغيرها، والذي قد يؤدي بدوره إلى تقسيم العظام إلى عدة قطع وتفتيتها أي كسر مضاعف، أو بسبب الرياضات التي تتطلب تدخلًا عنيفًا كالاصطدام مع لاعب آخر أثناء كرة القدم، فهذه الضربات المباشرة قد تؤدي إلى كسر في القصبة.
كذلك يمكن حدوث كسر إجهادي في الساق بسبب القفز المتكرر على أحد الساقين. كما قد يحدث فى البالية والجمباز وغيرهما، وبالرغم من كوننا نعتبرها إصابات ليست بالقوية ولكنها قد تتسبب في كسور في عظمة الساق نتيجة تكرارها بكثرة.
كما أنه من الشائع وقوع الأطفال تحت سن سنتين من أعلى الأسرة العالية. فيسقط الطفل مرتطمًا بالأرض والذي يؤدي إلى كسر الساق أو كسر عظمة الفخذ أو كسور الركبة.
يمكن أن تزيد الأمراض المزمنة، مثل داء السكري وأمراض الغدة الدرقية من خطر حدوث كسر عظمة الساق.
وايضًا يمكن أن تزيد تغيرات هرمونية في فترات الحمل أو بعد سن اليأس من فرص الإصابة بكسر عظمة الساق.
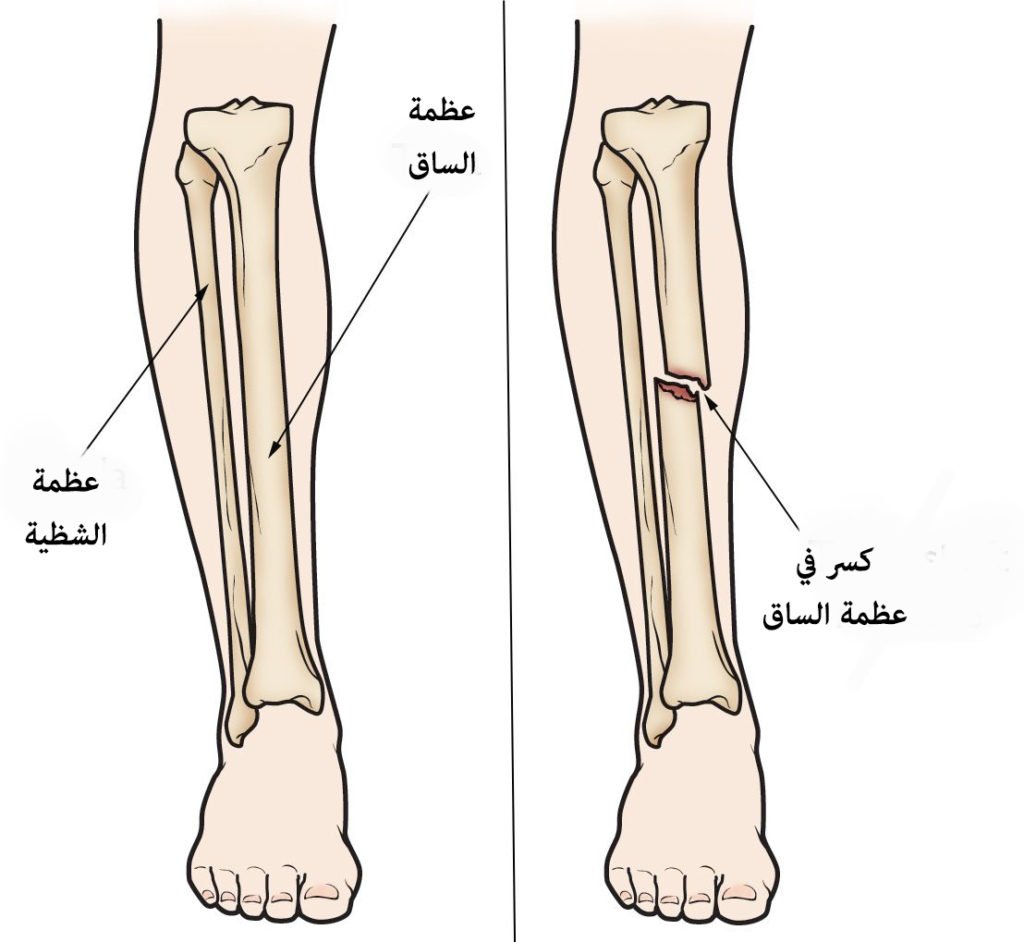
أعراض كسر الساق:
تختلف أعراض كسر عظمة القصبة بشكل كبير، حيث تعتمد على نوع وموقع الكسر وشدته. ومن بين الأعراض الشائعة لكسر الساق:
- عدم القدرة على المشي أو تحميل الوزن على الساق.
- احمرار في المنطقة المصابة بالكسر
- ألم حاد ومستمر في منطقة الكسر
- خروج العظام في بروز من الجلد في مكان الكسر
- عدم استقرار وثبات الساق.
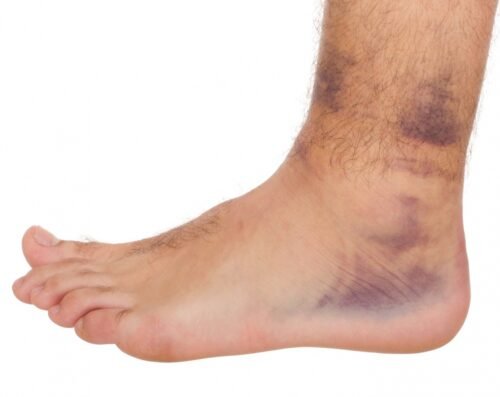
- التورم والكدمات
الوقاية من كسر الساق:
لا يوجد خطوات لتجنب الإصابة بكسر في الساق بصورة أكيدة ولكن يمكن القيام بما يلي لتقليل فرص حدوث كسر:
- بناء قوة العظام وذلك عن طريق تناول الأطعمة والمشروبات المليئة بالكالسيوم وفيتامين د، كما أنه قد يصف إليك طبيبك بعض المكملات الغذائية التي تساعد في تكوين عظام قوية وسليمة
- تجنب الرياضات العنيفة، واستبدالها بركوب الدراجات والسباحة وذلك لتجنب الكسور الإجهادية
- إنقاص الوزن لمنع التحميل الزائد على عظمة الساق وذلك أيضًا لتجنب الكسور الإجهادية، حيث تنتشر الكسور الإجهادية خارج الحالات الرياضية بين الأشخاص الذين يعانون من السمنة والتهاب المفاصل ومرض السكري وهشاشة العظام.
- اتباع نمط حياة صحي، فينبغي تجنب التدخين وتقليل تناول الكحول وتناول الطعام الصحي والمتوازن. مع الحفاظ على وزن صحي لتقليل خطر حدوث كسر عظام القصبة.
- استخدام المعدات الخاصة لحماية القصبة أثناء ممارسة الرياضة
مضاعفات كسر القصبة:
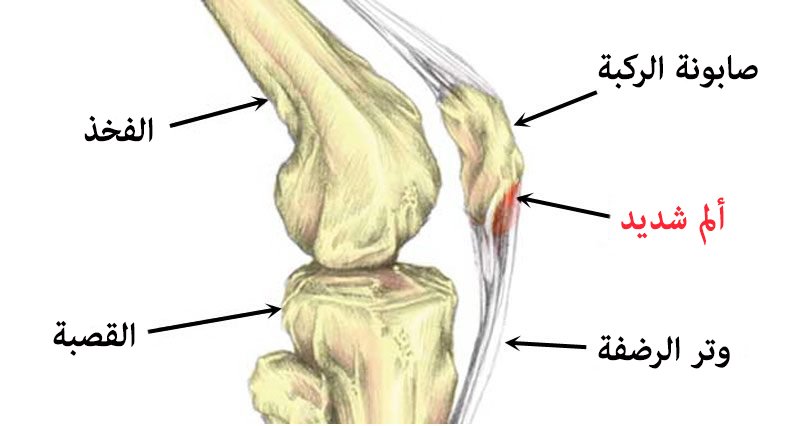
قد يكون كسر القصبة مصاحبًا لألم شديد في الركبة أو الكاحل وتورمها، كما أنه قد يؤدي الى إصابة في الأنسجة المحيطة بالعظام المكسورة مثل العضلات. بالإضافة إلى إصابة الأعصاب والأوعية الدموية المجاورة.
يزيد كسر القصبة من خطر تكون جلطات الدم في الأوردة العميقة، والتي يمكن أن تؤدي إلى تحرك الجلطات الى الرئة.
من الممكن إذا كان الكسر مفتوحا (مصاحب لجرح فى الجلد) أن يؤدي الى التهاب صديدي بالعظام.
وإذا التأم الكسر في وضع غير سليم فقد يؤدي ذلك الى ان يعاني المريض من اختلاف طول الساقين. بحيث تكون قدم أطول من الأخرى او أن يكون هناك تقوس بالساق، كما أن المريض قد يعاني من تشوه في العظام ويؤدي إلى عدم القدرة على استعادة وظيفتها الطبيعية.
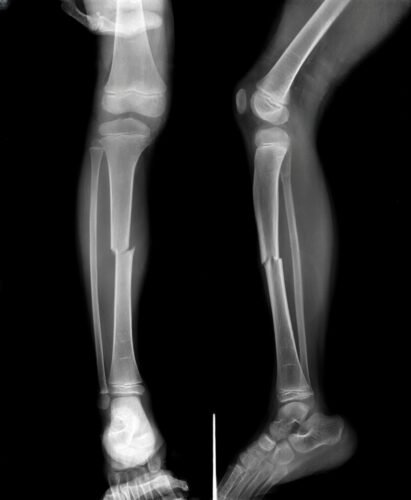
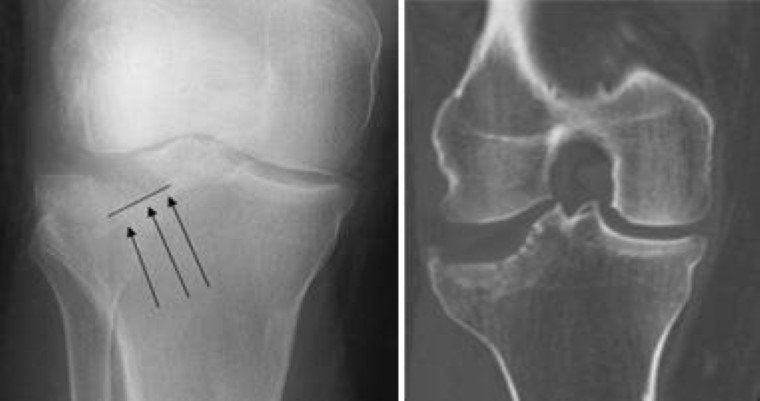
تشخيص كسر عظمة الساق:
بعد مناقشة الإصابة والتاريخ الطبي، سيقوم الطبيب بإجراء فحص دقيق ومن خلاله سيقوم بتقييم حالتك العامة ثم يركز على ساقك المصابة بالكسر.
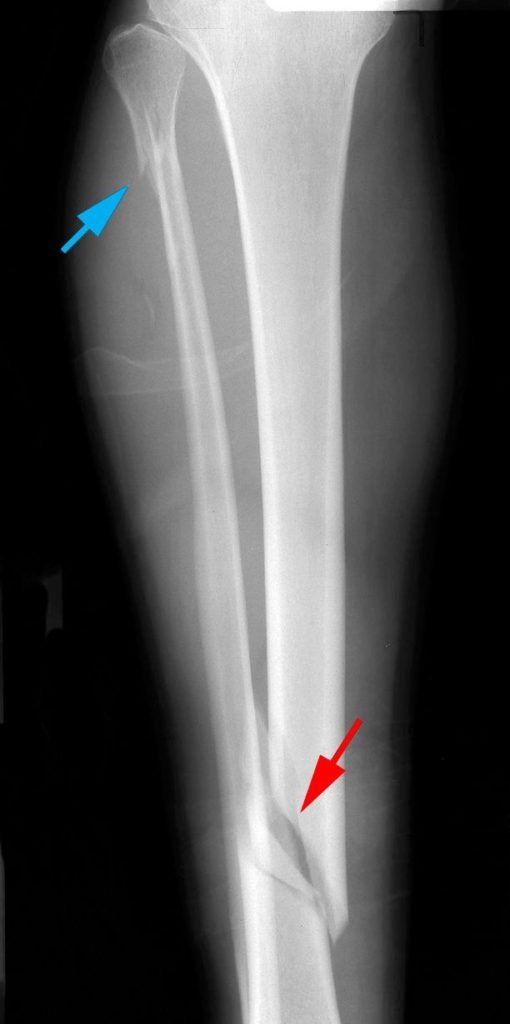
وعند وصف العلاج المناسب سينظر طبيبك إلى بعض الأشياء لعلاج الكسر بطريقة صحيحة مثل:
- صحتك العامة وإذا كنت تعاني من الأمراض المزمنة أو الوزن الزائد
- سبب الإصابة الخاصة بك إذا كان تصادم أو غيره
- شدة إصابتك والألم وموضعه بالتحديد
- مدى تلف الجلد والأنسجة المحيطة بالعظمة
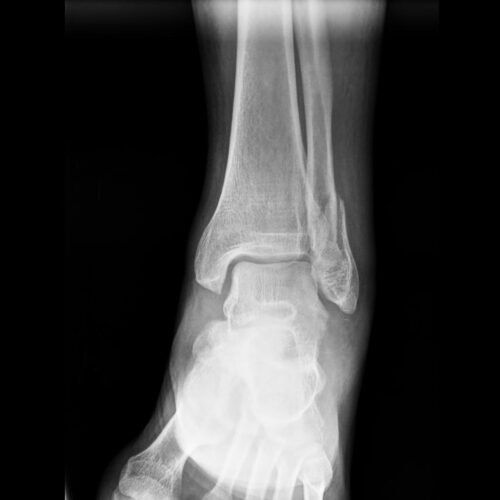
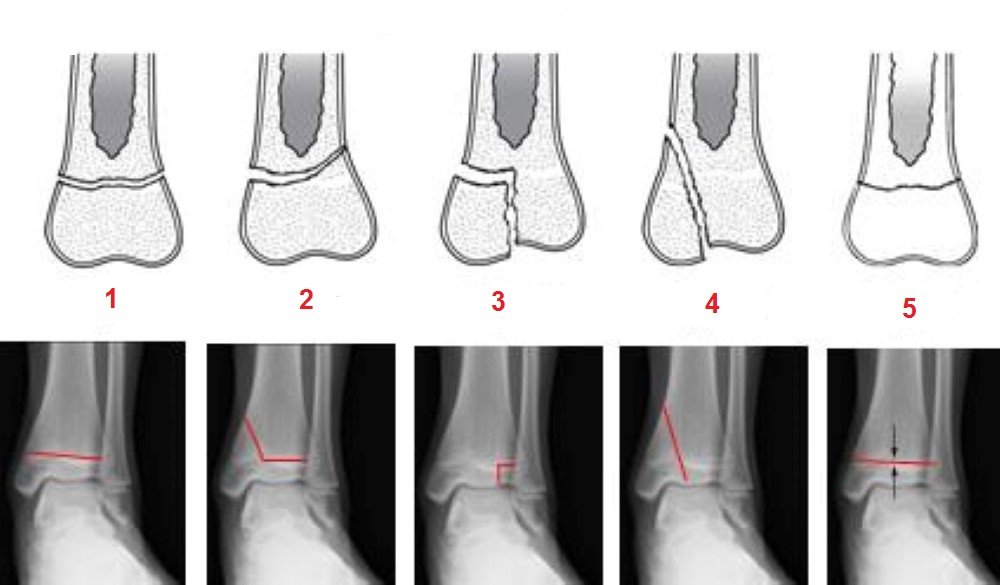
وقد يلجأ الطبيب إلى استخدام الأشعة السينية أو الأشعة المقطعية للكشف عن الكسر وتحديد شكله وشدته ووصف العلاج المناسب للمريض،
طرق علاج كسر عظمة الساق:
تنقسم طرق علاج كسر عظمة الساق إلى:
العلاج الأولي: معظم الإصابات تسبب بعض التورم في الأسابيع القليلة الأولى وقد يستخدم طبيبك في البداية جبيرة لتوفير الراحة والدعم على عكس الجبس الكامل، حيث يمكن تضييق الجبيرة أو توسيعها للسماح بحدوث تورم بأمان. وبمجرد أن يقل التورم، سينظر طبيبك في مجموعة من خيارات العلاج.
العلاج غير الجراحي لكسر عظمة القصبة:
قد يوصى بالعلاج غير الجراحي للمرضى إذا كان طرفي الكسر متقاربين بدرجة كافية او في المرضى يتعذر عليهم التدخل الجراحي بسبب مشاكل صحية خاصة. ويكون ذلك عن طريق:
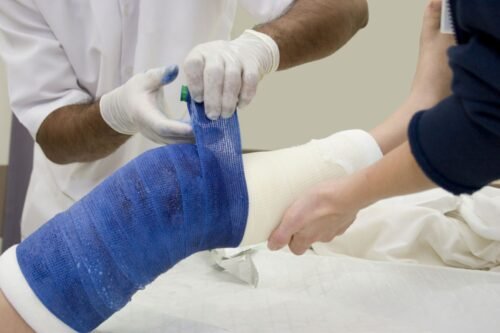
تجبيس الكسر: بعد استخدام الجبيرة لفترة والتأكد من أنه لم يعد يوجد تورم في موضع الكسر. يلجأ الطبيب لتجبيس منطقة الكسر لحوالي 6 اسابيع أو أكثر تبعًا لشدة الكسر وعمر المريض ومن ثم يقوم بفك الجبس، وبعدها سيحتاج المريض على الأرجح لإجراء بعض تمرينات إعادة التأهيل أو العلاج الطبيعي لتقليل التيبس واستعادة الحركة في الركبة.

العلاج الجراحي لكسور عظم الساق:
يمكن التوصية بالجراحة لأنواع معينة من الكسور، وهي:
- إذا كان طرفي الكسر غير متقاربين بدرجة كافية.
- حالة الكسور المفتوحة مع الجروح التي تحتاج إلى مراقبة (وعادة يتم علاج هذه الحالات بالمثبتات الخارجية)
- الكسور التي لم تلتئم مع العلاج غير الجراحي.
- تزامن الكسور مع درجة كبيرة من التفتت في العظام.
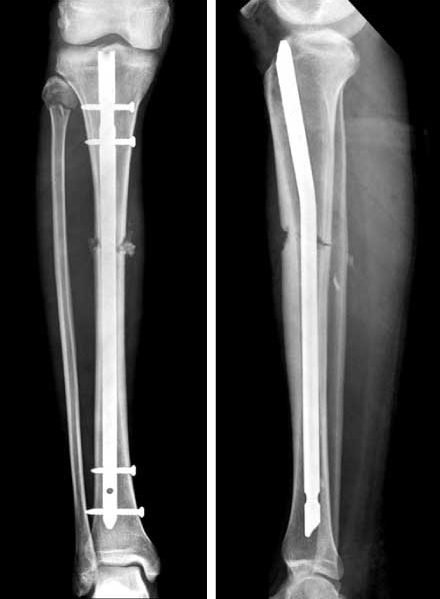
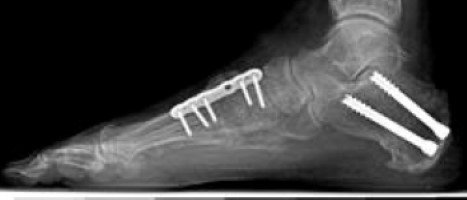
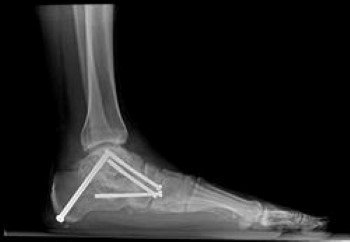
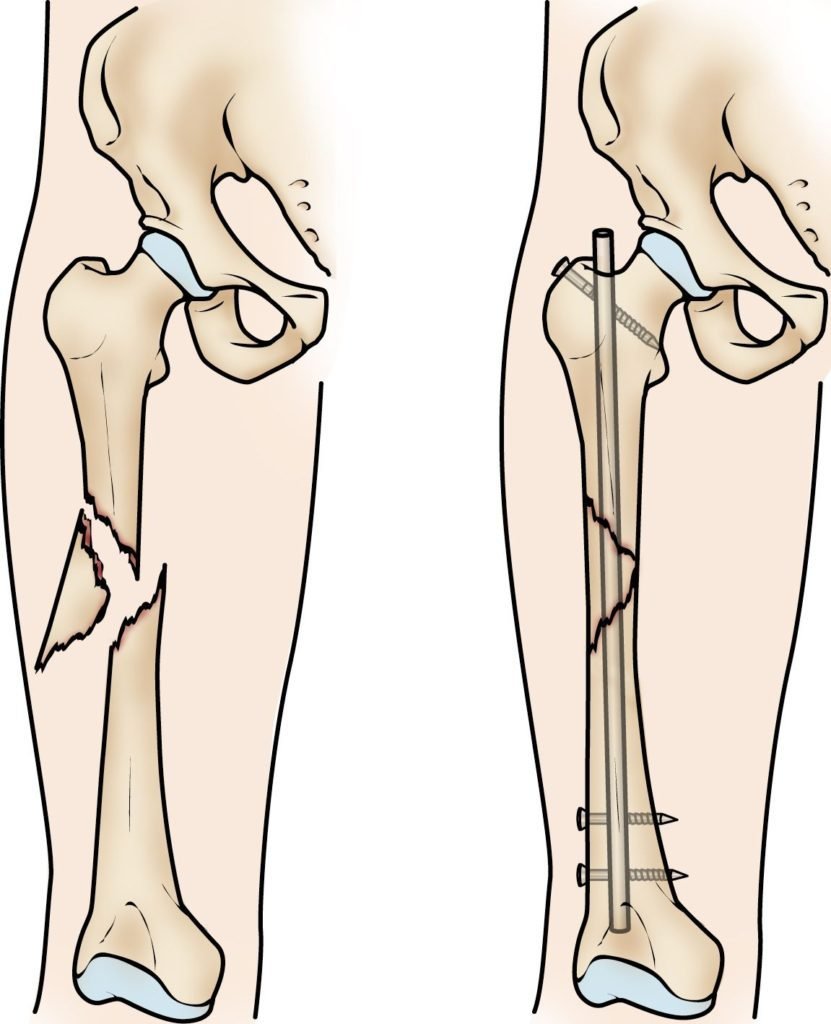
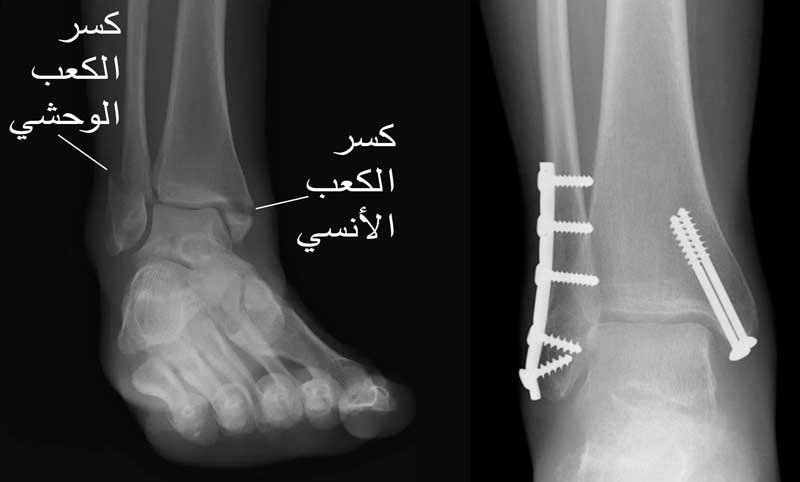
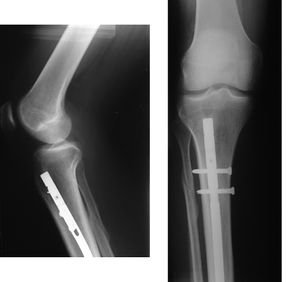
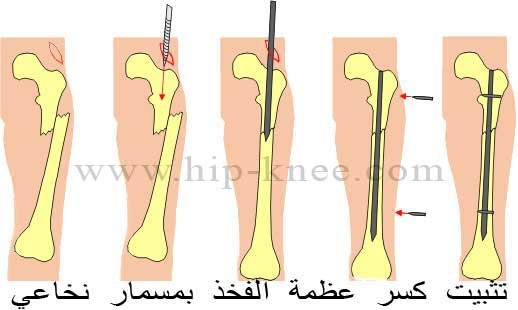
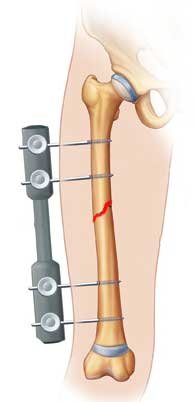
تركيب المسمار النخاعي: فإن الطريقة التي يستخدمها معظم الجراحين لعلاج كسور عظمة الساق هي تركيب المسمار النخاعي و خلال هذا الإجراء، يتم إدخال قضيب معدني مصمم خصيصًا في قناة الساق ويمر القضيب عبر الكسر لإبقائه في موضعه مما يساعد على التئام الساق. كما يسمح للمريض بتحريك الركبة وبالتالي تجنب تيبسها.
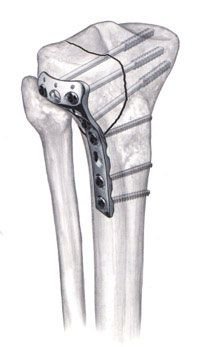
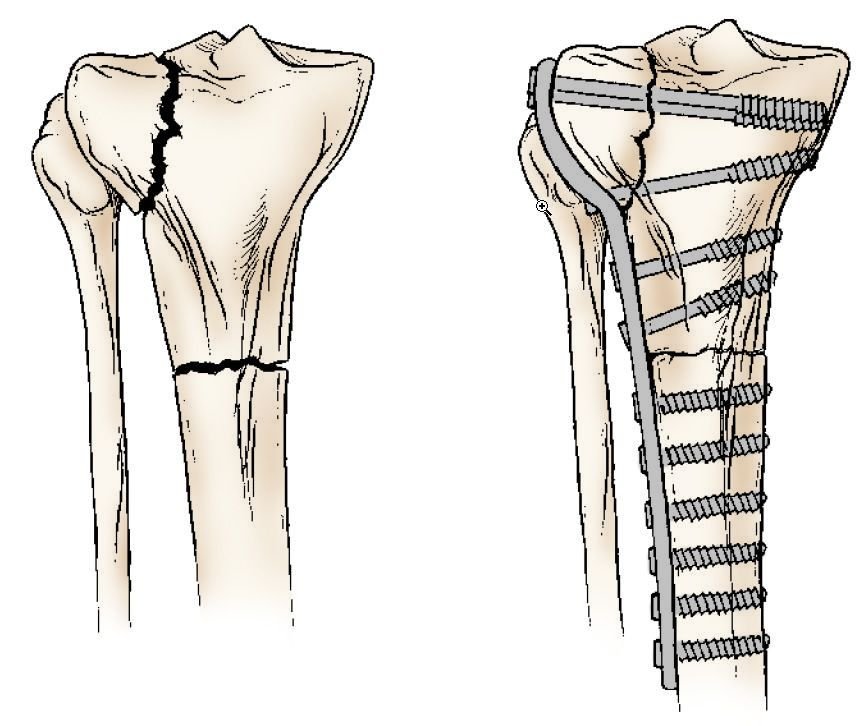
تركيب الشرائح والمسامير: ولكن استخدامها أقل شيوعًا من المسامير النخاعية والتى عادًة ما تكون نتائجها أفضل.
قد يتجه بعض أطباء العظام لعمل مثبت خارجي مثل مثبت اليزاروف لتثبيت العظام والمساعدة في عملية استشفائها ولا سيما إذا كان هناك جراح مصاحبة للكسر. والمثبت الخارجي هو عبارة عن إطار خارج الساق يتم تثبيته في العظام بدبابيس. ويوفر هذا الجهاز الثبات للعظام خلال فترة الالتئام، وتتم إزالته عادة بعد التئام الكسر.
علاج كسر الساق لدى الأطفال:
دائمًا ما يستبعد الأطباء فكرة التدخل الجراحي لعلاج كسور الساق لدى الأطفال وخاصة الصغار منهم في السن، وإنما يلجأ الأطباء إلى عمل تجبيس في منطقة الكسر وذلك لأن أغلب العظام تكون في مرحلة نمو وتكوين ولذلك يسمح الجبس بشفاء والتئام الكسور ونمو العظام طبيعيًا بسلاسة ويسر وبموضع سليم.
أسئلة شائعة عن كسور عظام القصبة
يختلف وقت شفاء كسر الساق من شخص لآخر ويعتمد على عدة عوامل، مثل مدى خطورة الكسر ومكانه، وعمر المريض، وحالته الصحية العامة، ونوع العلاج المتبع.
عادةً ما يستغرق شفاء كسر الساق ما بين 6 إلى 12 أسبوعًا للكسور البسيطة، ولكن يمكن أن يحتاج الأمر إلى فترة أطول للكسور الأكثر تعقيدًا أو الكسور التي تحتاج إلى إجراء جراحي.
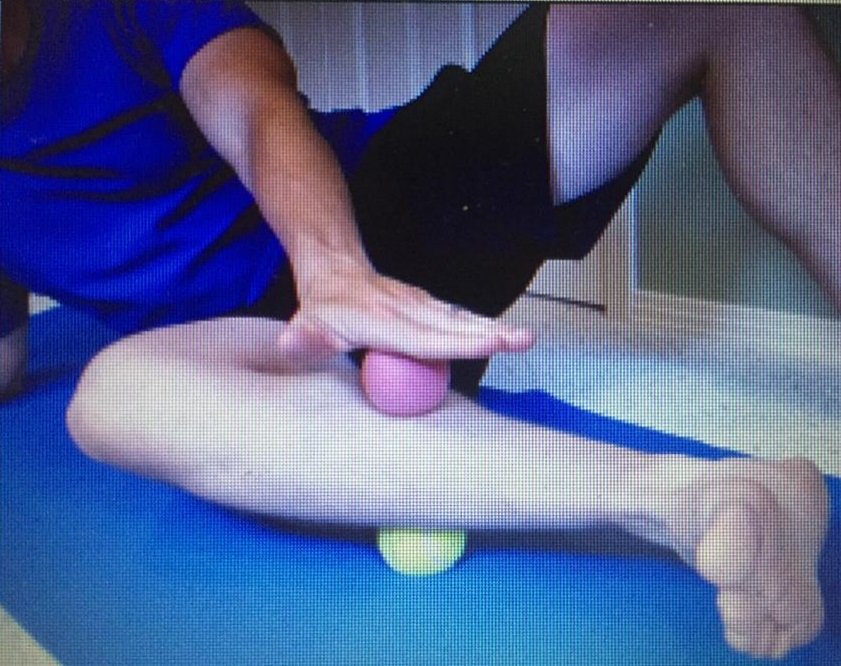
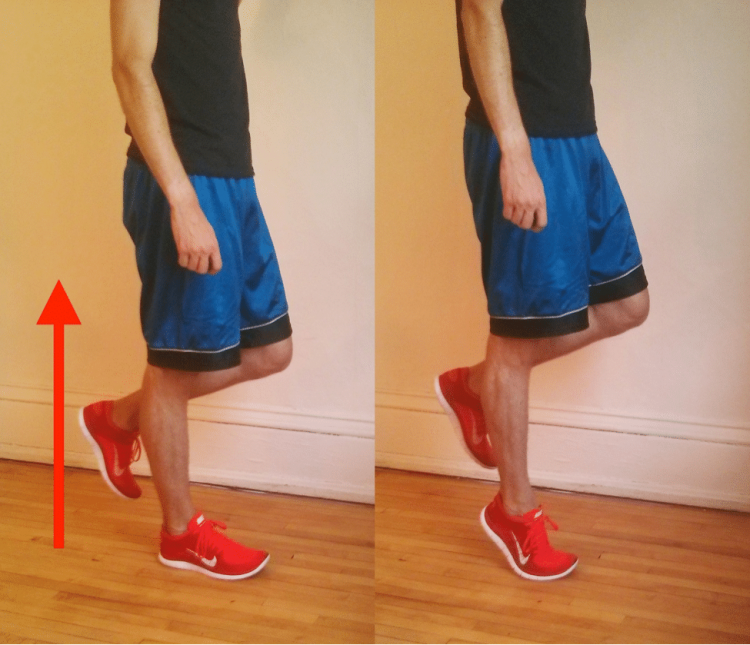
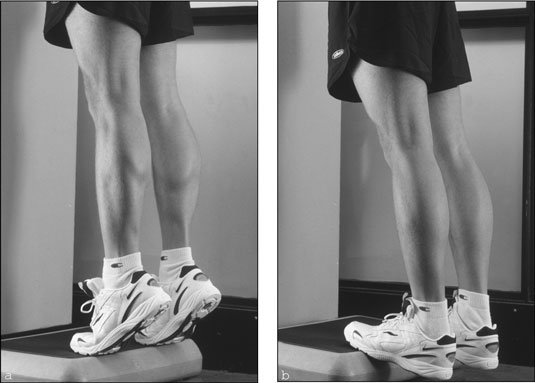
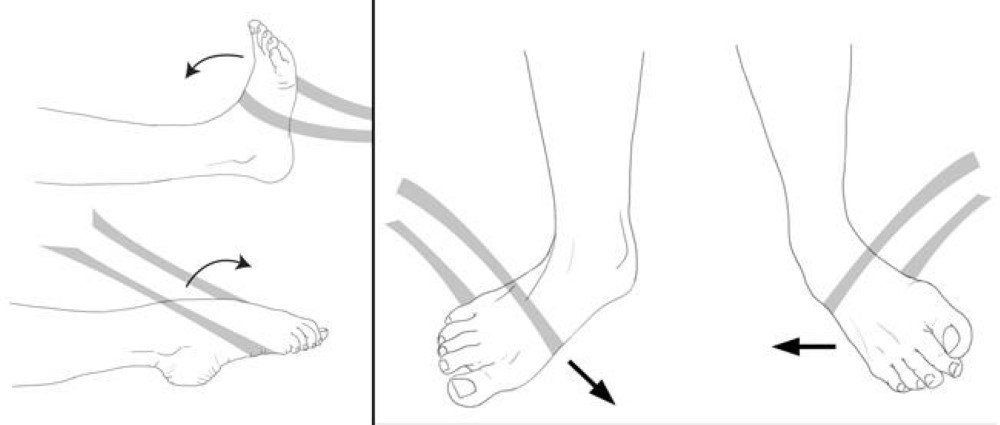
عادة ما يوصي الأطباء بإجراء جلسات علاج طبيعي بعد كسر الساق. يهدف العلاج الطبيعي إلى تحسين الحركة والقوة والمرونة في الساق المصابة، وتقليل الألم والتورم، وتسريع عملية الشفاء.
وتختلف الجلسات اللازمة للعلاج الطبيعي بعد كسر الساق حسب درجة الإصابة والتعافي الذي تحتاجه المريضة أو المريض. يمكن أن تشمل الجلسات تمارين الحركة والمرونة والتمارين الخاصة بتقوية العضلات المحيطة بالساق المصابة. كما يمكن استخدام أجهزة العلاج الفيزيائي مثل الأشعة تحت الحمراء والموجات فوق الصوتية لتقليل الألم وتسريع الشفاء.
يجب استشارة الطبيب المعالج لتحديد العلاج الطبيعي الأنسب لحالة المريضة أو المريض، كما يجب الالتزام بجلسات العلاج الطبيعي الموصوفة من قبل الطبيب للحصول على أفضل النتائج.
في حالة الكسر البسيط لعظم الساق وعدم الحاجة إلى تدخل جراحي، يمكن للمريض أن يبدأ بالمشي على الأقل بعد أسبوعين من الإصابة، ولكن قد يحتاج المريض إلى عكازين أو مشاية للمساعدة في الحركة.
في حالة كسر شديد لعظم الساق و إجراء جراحة لتثبيت الكسر، فمن الممكن أن يحتاج المريض إلى فترة أطول قبل العودة إلى المشي. عادةً ما يحتاج المريض إلى فترة تتراوح بين 6-12 أسبوعًا لتمكنه من المشي دون الحاجة إلى مساعدة العكاز أو المشاية.
نتابع اسئلة شائعة عن كسر عظمة القصبة
كسر الساق يمكن أن يكون خطيرًا في الحالات التالية:
في حالة الكسر المفتوح: يتم فتح الجلد والأنسجة المحيطة بالعظم المكسور، وقد يؤدي هذا إلى خطر العدوى والتعرض لنزيف خطير.
الكسر الشديد: يحدث تحطم العظم إلى عدة قطع، وقد يحتاج المريض إلى جراحة لإعادة بناء العظم.
وحالة الكسر القريب من المفاصل: حيث يؤدي الكسر إلى تلف المفصل أو إعاقة حركته، ويحتاج المريض في بعض الأحيان إلى استبدال المفصل.
وجود كسور متعددة: حيث يحتاج المريض إلى تدخل جراحي متعدد وعلاج طبيعي طويل للغاية للتعافي.
الإصابة بأذى في الأعصاب أو الأوعية الدموية المجاورة: حيث يمكن أن يؤدي هذا الأذى إلى تلف دائم في الأعصاب أو الأوعية الدموية ويحتاج المريض إلى علاج مكثف للتعافي.
نعم، المشي يعد من أحد طرق العلاج المفيدة لتعزيز التعافي من كسر الساق ولكن هذا يتوقف على شكل الكسر ومدى تفتته. بعد كسر العظم وتثبيته بالعادة باستخدام الجبيرة أو الدعامات، يتم تحفيز المريض على القيام بالتمارين الطبيعية وخاصة المشي، وذلك لأن المشي يعزز الدورة الدموية ويساعد في تحسين قوة العضلات والكتلة العظمية.
عند بدء المشي، قد يحتاج المريض إلى استخدام مساعدات مثل العكازات أو المشاية في البداية، ثم يتم زيادة الوقت والمسافة ببطء بمرور الوقت حتى يتمكن المريض من المشي دون مساعدة.
من المهم أن يتم إجراء تمارين العلاج الطبيعي والمشي تحت إشراف الطبيب المعالج، ويجب تجنب التحميل الزائد على الساق المصابة، خاصة في الفترة الأولى من العلاج.
https://www.orthobullets.com/trauma/1045/tibial-shaft-fractures