أفضل طرق علاج قطع غضروف الركبة 2026
علاج قطع غضروف الركبة يعتمد بشكل أساسي على فهم طبيعة الغضروف ودوره الحيوي في ثبات مفصل الركبة وامتصاص الصدمات أثناء الحركة.
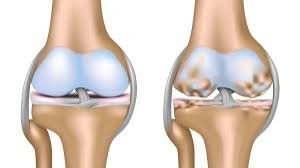
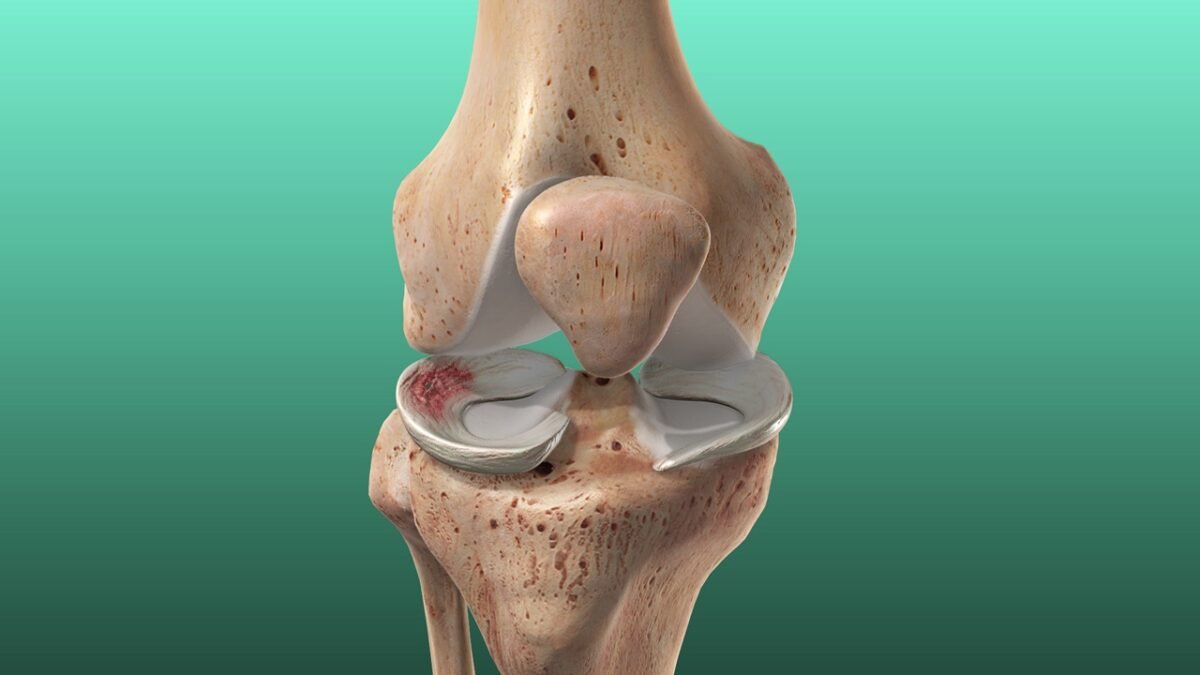
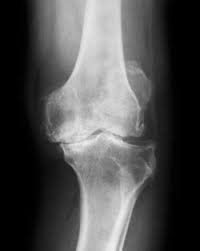
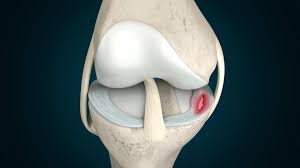
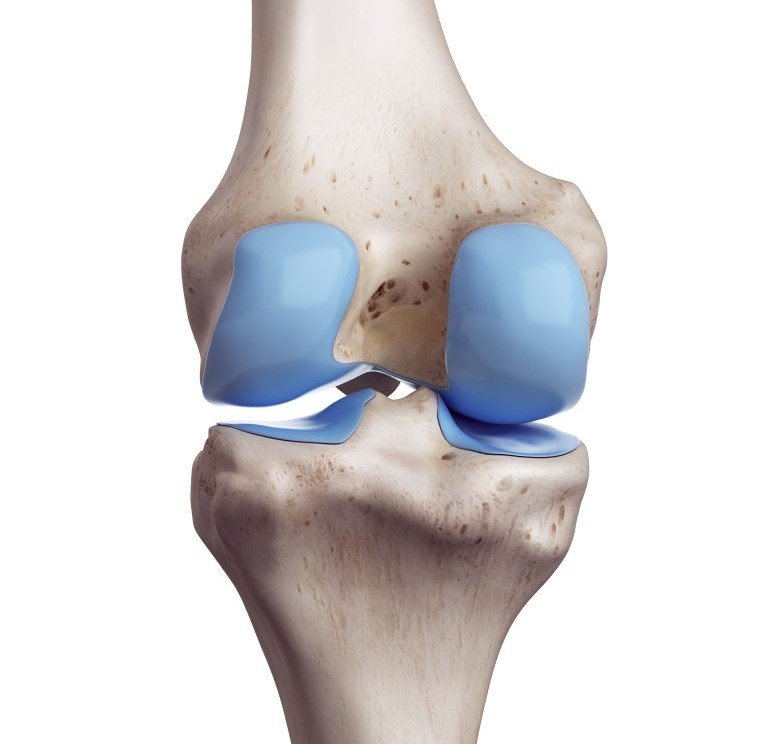
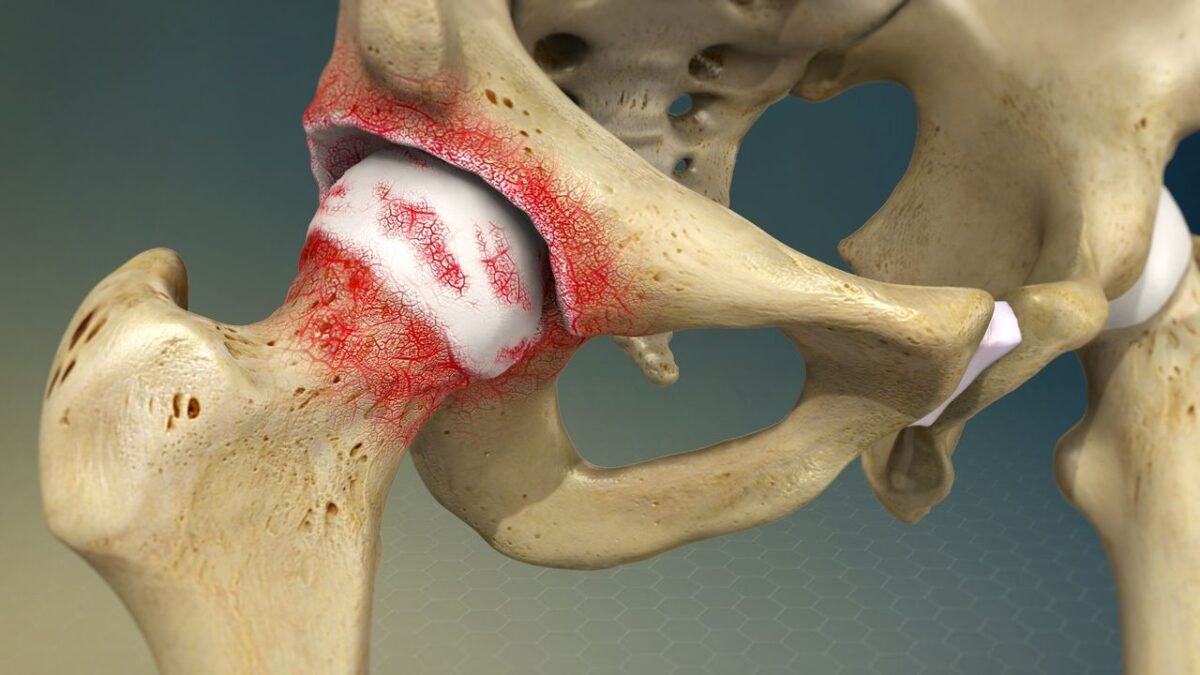
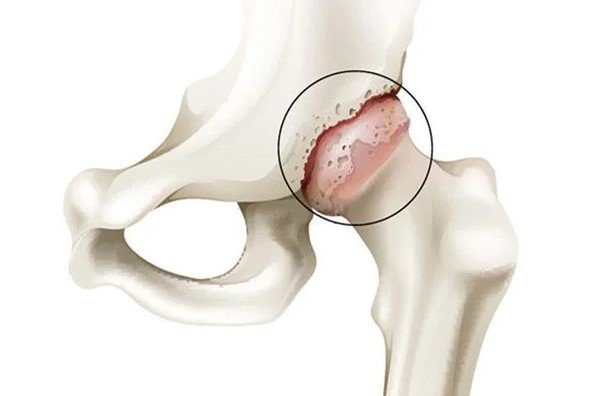
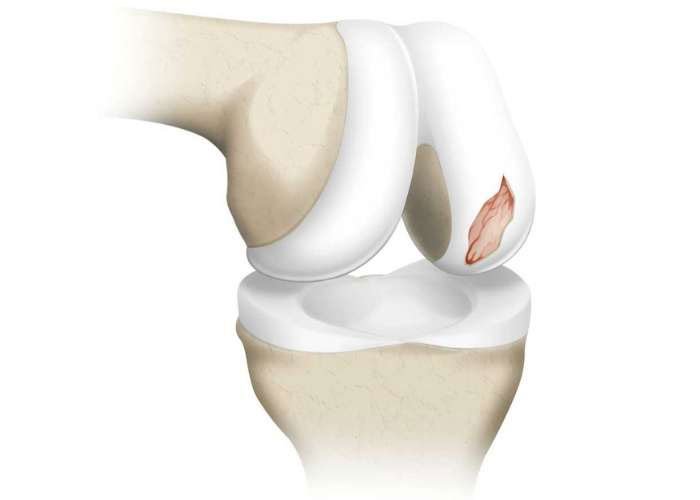
إذ يُعد غضروف الركبة أحد أهم المكونات التي تعمل كوسادة مرنة تحمي العظام من الاحتكاك المباشر، إلا أنه في الوقت نفسه نسيج هش قد يتعرض للقطع أو تمزق غضروف الركبة نتيجة إصابة مفاجئة أو بسبب التآكل التدريجي مع التقدم في العمر.
ويكمن التحدي الحقيقي في اختيار علاج غضروف الركبة المناسب لكل حالة، لأن ليس كل قطع في الغضروف يحتاج إلى تدخل جراحي، كما أن ليس كل ألم في الركبة يكون سببه تآكل غضروف الركبة أو تمزقه وحده.
ويعتمد الوصول إلى التشخيص الدقيق وخطة العلاج الأمثل على خبرة الطبيب وقدرته على التفرقة بين الحالات التي تستجيب للعلاج التحفظي وتلك التي تحتاج إلى تدخل جراحي.
وهنا تبرز خبرة الدكتور هشام عبد الباقي، استشاري جراحة العظام والمفاصل بجامعة عين شمس، بخبرة تمتد لأكثر من 35 عامًا في علاج إصابات وقطع غضروف الركبة باستخدام أحدث الأساليب الطبية والجراحية.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
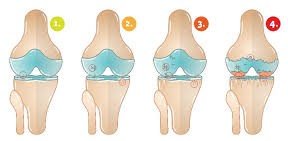
التشخيص أولًا – تحديد نوع القطع ودرجته هو الأساس
أهمية الفحص السريري وسماع قصة الإصابة
التشخيص الدقيق يبدأ دائمًا من العيادة، حيث يستمع الطبيب لقصة الإصابة:
هل حدث التواء مفاجئ؟
هل الألم ظهر تدريجيًا؟
هل توجد أعراض ميكانيكية مثل “تعليق الركبة” أو توقفها المفاجئ؟
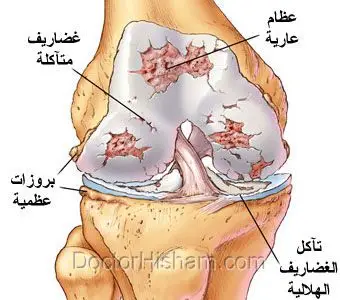
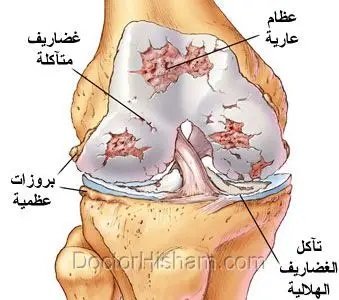
هذه التفاصيل تفرق بين تمزق غضروف الركبة الناتج عن إصابة وبين القطع المرتبط بـ تآكل غضروف الركبة (خشونة الركبة).
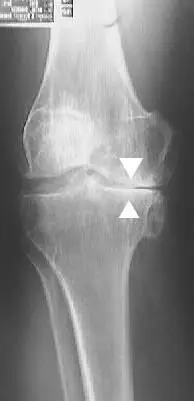
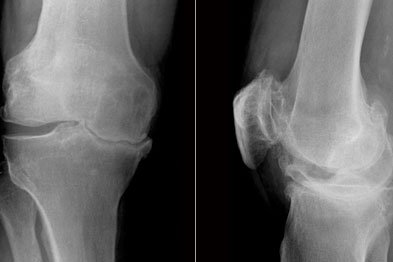
دور التصوير في وضع خريطة العلاج
- الأشعة السينية: لتقييم حالة العظام واستبعاد الخشونة الشديدة أو التشوهات.
- الرنين المغناطيسي: الأداة الأهم لتحديد مكان القطع، نوعه، ودرجته، وهل هو مؤثر على وظيفة المفصل أم لا.
التشخيص الصحيح هو حجر الأساس لاختيار أنسب طرق علاج غضروف الركبة.
العلاج التحفظي – الخيار الأول لمعظم الحالات
على عكس الاعتقاد الشائع، فإن عددًا كبيرًا من حالات تمزق غضروف الركبة لا يحتاج إلى تدخل جراحي فوري.
الراحة والتثليج والرفع
الإسعافات الأولية الذهبية تشمل:
- إراحة الركبة
- وضع كمادات الثلج
- رفع الساق لتقليل التورم
العلاج الطبيعي: حجر الزاوية
العلاج الطبيعي ليس مجرد تمارين، بل برنامج علاجي يهدف إلى:
- تقوية العضلات المحيطة بالركبة
- تحسين الثبات
- استعادة المدى الحركي
- تقليل الضغط على الغضروف المصاب
الأدوية المساعدة
تُستخدم مضادات الالتهاب ومسكنات الألم لتخفيف الأعراض، لكنها لا تعالج القطع نفسه، بل تساعد المريض على الحركة خلال فترة التعافي.
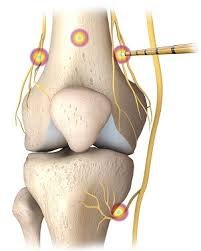
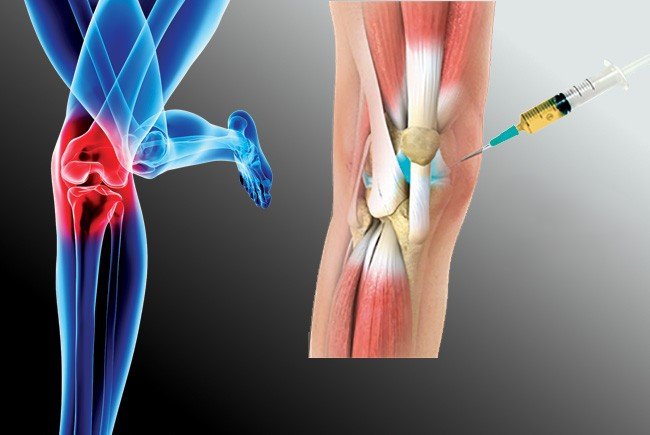
الحقن الداعمة
- حقن الكورتيزون: لتخفيف الالتهاب والألم
- حقن حمض الهيالورونيك: لتحسين لزوجة السائل المفصلي وتقليل الاحتكاك
العلاج الجراحي – عندما تكون الجراحة هي الحل الأمثل
يتم اللجوء للجراحة عندما:
- تفشل العلاجات التحفظية
- توجد أعراض ميكانيكية واضحة
- يكون القطع من الدرجة الثالثة ومؤثرًا على الحركة
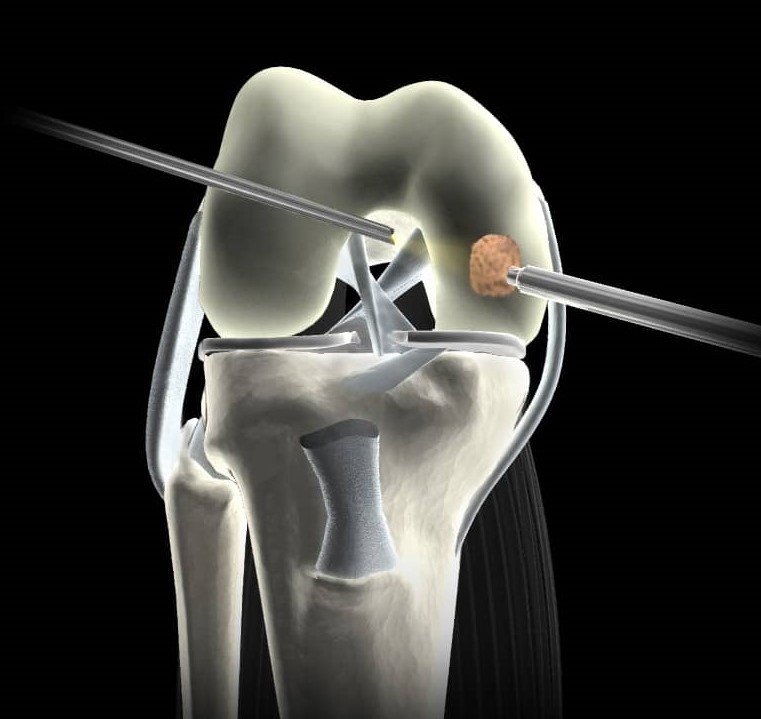
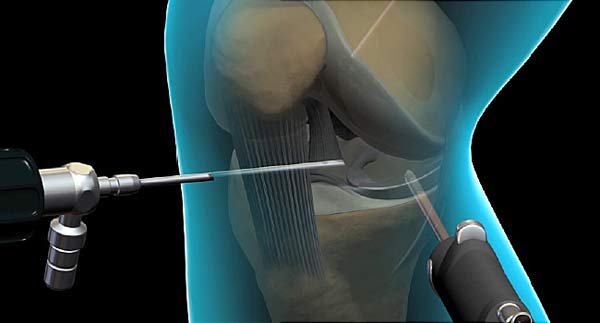
جراحة المنظار (الجراحة المفتوحة الصغيرة)
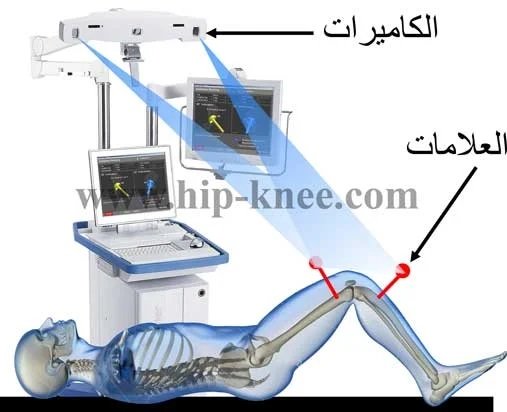
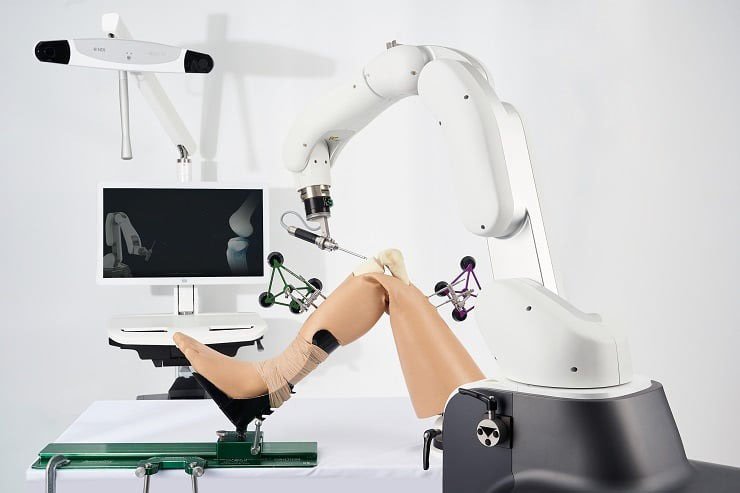
منظار الركبة أحدث نقلة نوعية في علاج قطع غضروف الركبة، لما يتميز به من دقة وسرعة تعافٍ.
إزالة جزء من الغضروف (Meniscectomy)
يتم فيها استئصال الجزء المقطوع فقط مع الحفاظ على أكبر قدر ممكن من الغضروف السليم.
مميزاتها:
- تعافٍ سريع
- العودة للمشي في وقت قصير
مخاطرها: - زيادة احتمالية تآكل غضروف الركبة مستقبلًا إذا أُزيل جزء كبير
إصلاح غضروف الركبة (Meniscus Repair)
يُفضّل في الحالات المناسبة، خاصة عند الشباب.
شروط نجاحها:
- أن يكون القطع في المنطقة ذات التغذية الدموية
- أن يكون الغضروف غير متهتك
فترة التعافي: أطول، لكنها تحافظ على وظيفة الركبة على المدى البعيد.
زراعة الغضروف (Meniscus Transplantation)
خيار متقدم للشباب الذين فقدوا الغضروف بالكامل دون وجود خشونة الركبة، ويُعد من الحلول المتطورة ولكن بشروط دقيقة.
أحدث التقنيات في علاج غضروف الركبة
حقن البلازما الغنية بالصفائح الدموية (PRP)
تُستخدم حقن البلازما لدعم الالتئام وتقليل الالتهاب، خاصة في الحالات البسيطة أو المصاحبة للعلاج التحفظي.
الخلايا الجذعية
ما زالت بين الواقع الطبي والآمال المستقبلية، وتُستخدم حقن الخلايا الجزعية في حالات مختارة ووفق ضوابط طبية دقيقة.
شاهد فيديو دكتور هشام مميزات حقن البلازما للمفاصل.
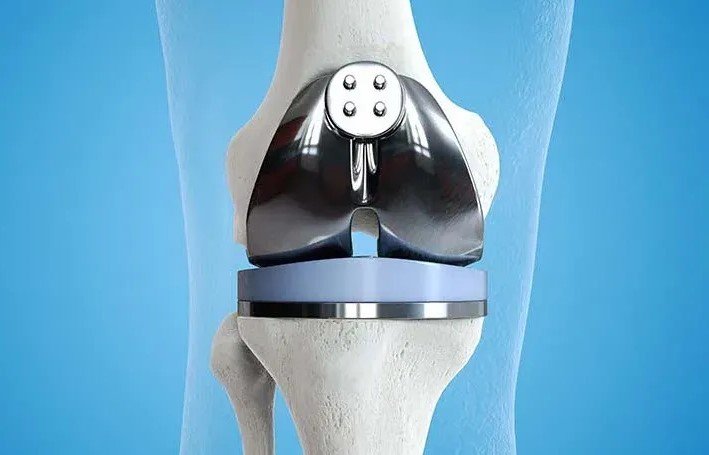
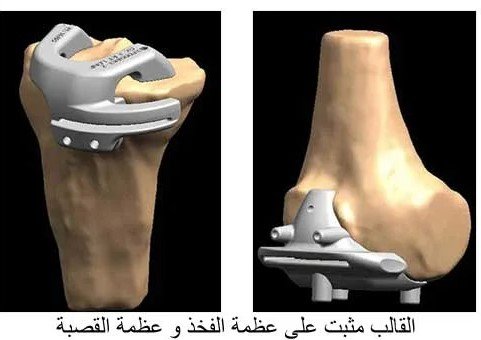
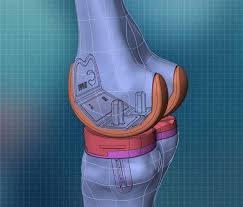
الأجهزة التعويضية والغضاريف الصناعية
تقنيات حديثة تهدف لتعويض الأجزاء المفقودة وتحسين توزيع الأحمال داخل المفصل.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
التعافي وإعادة التأهيل – الرحلة الأهم بعد العلاج
نجاح علاج قطع غضروف الركبة لا يتوقف عند الجراحة، بل يعتمد بشكل أساسي على إعادة التأهيل.
برنامج تأهيلي مرحلي وعلاج طبيعي
- مرحلة الحركة الخفيفة
- مرحلة تقوية العضلات
- مرحلة العودة التدريجية للنشاط
نصائح للوقاية من الإصابات المستقبلية
- الحفاظ على وزن صحي
- تجنب الحركات الالتوائية العنيفة
- تقوية عضلات الفخذ
- علاج تقوس الساقين إن وُجد
ختامًا
اختيار الطريقة المثلى لـ علاج قطع غضروف الركبة يعتمد على التشخيص الدقيق، عمر المريض، درجة الإصابة، ووجود أو عدم وجود تآكل غضروف الركبة (خشونة الركبة).
مع دكتور هشام عبد الباقي، خبرة أكثر من 35 عامًا في جراحة العظام والمفاصل، يحصل المريض على خطة علاجية متكاملة، هدفها ليس فقط تخفيف الألم، بل الحفاظ على الركبة لأطول فترة ممكنة بجودة حركة عالية.
مقالات ذات صلة
تكلفة عملية قطع غضروف الركبة بالمنظار
قطع الرباط الصليبي في حالات قطع الغضروف الهلالي
أسئلة شائعة عن علاج قطع غضروف الركبة
لا، ليس كل قطع أو تمزق في غضروف الركبة يستدعي التدخل الجراحي. كثير من الحالات، خاصة القطوع البسيطة أو المرتبطة بـ تآكل غضروف الركبة (خشونة الركبة)، يمكن علاجها بالعلاج التحفظي مثل العلاج الطبيعي والأدوية والحقن، طالما لا توجد مشكلة ميكانيكية كتعليق المفصل أو توقف الحركة المفاجئ.
تمزق غضروف الركبة غالبًا يحدث نتيجة إصابة أو التواء مفاجئ، خاصة لدى الرياضيين، بينما تآكل غضروف الركبة هو عملية تدريجية مرتبطة بالتقدم في العمر أو زيادة الوزن أو خشونة الركبة. خشونة الركبة تعني في الأساس تآكل الغضروف المفصلي.
نعم، في حالات كثيرة يمكن علاج قطع غضروف الركبة بدون جراحة، خاصة إذا كان القطع صغيرًا ولا يسبب عدم ثبات أو أعراضًا شديدة. يشمل ذلك الراحة، والعلاج الطبيعي، ومضادات الالتهاب، وحقن الركبة مثل الهيالورونيك أو البلازما.
نعم، من الممكن تكرار الإصابة، خاصة مع العودة السريعة للأنشطة العنيفة أو عدم الالتزام ببرنامج التأهيل. لذلك يُعد العلاج الطبيعي وتقوية عضلات الفخذ والالتزام بنصائح الوقاية جزءًا أساسيًا من نجاح علاج قطع غضروف الركبة على المدى الطويل.