مفصل الورك (الفخد) هو أحد أهم المفاصل الموجودة في جسم الإنسان ، ويعد مفصل الفخذ مفصل كروي حقي ” ball and socket joint” وهو مفصل حر الحركة حيث يمكنه الدوران والتحرك في كل الاتجاهات مما يتيح لجسم الإنسان الحركة بمنتهى السهولة.
ومع الوقت قد يصيب مفصل الفخذ بعض الأمراض أو يتعرض لبعض الإصابات التي قد تتسبب في حدوث الام في مفصل الورك وتعيق حركة الإنسان بسهولة، وفي هذه الصفحة سنستعرض أسباب آلام الحوض وطرق علاجها.
أسباب آلام الورك (آلام الحوض)
أمراض تسبب ألم في مفصل الورك
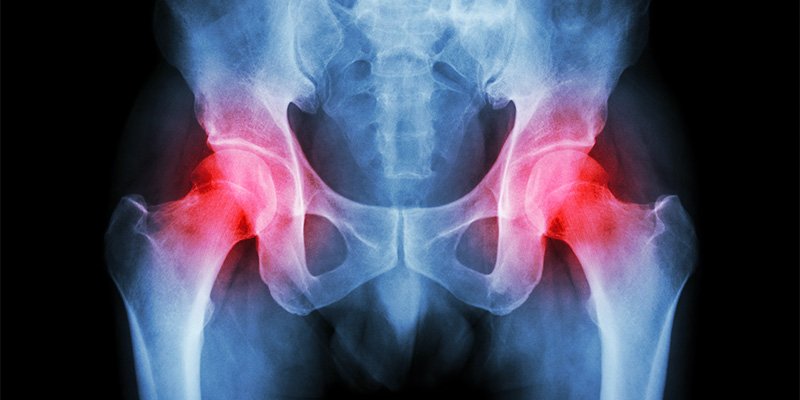
خشونة مفصل الورك (الفخد) (osteoarthritis of the hip)

قد يتعرض مفصل الفخد للتآكل بمرور الوقت وذلك نظرًا للحمل الثقيل الذى يحمله مفصل الفخذ (الورك)، وينتج عنه تآكل الغضاريف الناعمة التى تغطي سطح المفصل و التى تساعد على ليونة الحركة، وعادة ما تحدث هذه الحالة في منتصف العمر أو بعد ذلك.
ومع الوقت يحدث ضعف فى تماسك غضاريف مفصل الورك مما يؤدي الى تشقق سطحها ثم تتآكل تدريجيا الى أن يصبح سطح العظمة عاريا من الغضاريف التى تحميه فتحتك ببعضها البعض مما يسبب ألما شديد في الفخد.
ومن ضمن أعراض حدوث خشونة في مفصل الفخد الشعور بألم شديد وهو يعد الشكوى الأساسية و يكون أكثر مع الوقوف على الرجل المصابة أو بذل المجهود البدني مثل المشي لمسافات طويلة، كما يصبح المريض تدريجيًا غير قادر على تحريك مفصل الفخذ لكامل مدى حركته فى المد و الثني و الدوران.
ويتم تشخيص مرض خشونة الفخد عن طريق الكشف على المريض لتحديد موضع الألم و درجة تأثر حركة المفصل. و عادة ما تكفي عمل الأشعات عادية على مفصل الفخذ للتأكد من صحة التشخيص، حيث يظهر في الأشعه وجود ضيق فى المسافة بين عظمتي الفحذ و الحوض مما ينتج عنه تآكل الغضاريف بينها ، كما يظهر وجود زوائد عظميه.
وفي حالة التأكد من وجود خشونة بمفصل الورك يتم اللجوء أولاً للعلاج التحفظي خاصة فى الحالات المبكره من المرض، ويشمل العلاج التحفظي تغييرات فى أسلوب الحياة، و يتم ذلك عن طريق تقليل الإجهاد للمفصل و التخلص من الوزن الزائد ، كما أنه قد يقوم الطبيب بوصف الأدوية المضادة للإلتهابات و المسكنة والإشارة بعمل جلسات العلاج الطبيعي و التمارين مثل السباحة و التمارين المائية للمحافظة على مدى حركة مفصل الورك.
وعندما يفشل العلاج التحفظي الغير الجراحي في إزالة الآلام فيتم اللجوء لجراحة تركيب مفصل فخذ صناعي والتي تعتبر الحل النهائى للتخلص من خشونة مفصل الفخد. يمكنك القراءة أكثر عن خشونة مفصل الورك من هنا.
نكروز (نخر) رأس عظمة الفخذ (avascular necrosis of the femoral head)
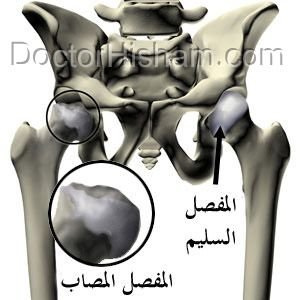
نخر عظمة الفخد هي حالة تؤدي إلى ضمور رأس عظمة الفخذ نتيجة توقف وصول الدم اليها وبالتالي تموت رأس العظمة و يحدث لها تسطح بحيث تفقد إستدارتها. ومع مرور الوقت والحركة يحدث تآكل في غضاريف المفصل مما يؤدي الى حدوث خشونة وبالتالي الشعور بآلام حادة عند تحريك مفصل الفخد.
و قد يكون ذلك نتيجة حدوث إصابة مثل خلع بمفصل الفخذ. كما أن هناك حالات تنتج عن تناول عقاقير معينة مثل الكورتيزون أو نتيجة أمراض معينة مثل مرض خلايا الدم المنجلية ، كما أنها قد تحدث نتيجة الإفراط فى تناول الكحوليات ويتنج عنه آلام شديدة في منطقة الفخد.
للتشخيص يتم فحص المريض فحص إكلينيكي ويتم إختبار مدى حركة المفصل ومقدار الألم ومكانه، كما قد يتم اللجوء لأشعة الرنين المغناطيسي لبيان موضع و حجم الجزء الذي لا يصله الدم . كما أنه قد يحتاج المريض لعمل مسح ذري للتأكد من التشخيص.
ويمر المريض ب 4 مراحل تختلف طريقة علاج كل منهما عن الأخرى ، فمثلاً في المرحلة الأولى أو الثانية ينصح بإجراء جراحة لعمل ثقب فى رأس العظمة حيث قد يفيد ذلك في ازدياد وصول الدم و بناء أوعية دموية جديدة وخلايا عظمية جديدة لتحل محل الخلايا الميتة وبعدها يتم عمل ترقيع عظمي من الساق لتسند العظمة المصابة.
أما إذا تدهورت الحالة، فيتم اللجوء لتركيب مفصل فخذ صناعي كامل للقضاء على ألم الحوض بصورة نهائية وإسترجاع مدى الحركة للمفصل. يمكنك القراءة عن نكروز مفصل الفخد من هنا.
مرض بيرثيز (تسطح رأس عظمة الفخذ عند الأطفال) (Perthes’ disease)
متلازمة ليغ-كالفيه-بيرثيز (بالإنجليزية: Legg–Calvé–Perthes syndrome/disease) ويعرف أيضًا باسم الداء العظمي الغضروفي في مشاشة رأس الفخذ او نخر عظام الفهذ فى الاطفال هو مرض يصيب الأطفال. وفي هذا المرض يحدث توقف مؤقت للدورة الدموية التى تغذي رأس عظمة الفخذ مما يؤدي لموت الخلايا الموجودة بها و حدوث تسطح فى العظمة إذا لم يتم علاجها. هذا المرض يصيب 1 من كل 10,000 طفل من سن 2 الى 12 سنة وفى 15% من الحالات تكون الإصابة فى الفخذين. يصيب الأولاد أكثر من البنات ومع ذلك ، فيسبب مرض بيرثيز تلفًا أكبر للعظام عند البنات.
هذا المرض مجهول السبب و لكن بعض الدراسات تشير الى انه قد يكون مرض وراثي
عادة ما يشكو الطفل من ألم بالفخذ (و أحيانا فى الركبة) و يبدأ فى العرج عند المشي و لا سيما إذا مشى لفترة طويلة. و يزداد الألم مع تحريك مفصل الفخذ و يقل مع راحته. كما يلاحظ أن هناك نقص فى مدى حركة المفصل. عدم الاهتمام بعلاج الطفل قد يؤدي إلى المزيد من مشاكل الفخذ في مرحلة البلوغ مثل ظهور مبكر لخشونة المفاصل.
فى الأطفال من سن 2 الى 6 سنوات عادة لا يتم إجراء أي تدخل و يتم الإكتفاء بملاحظة الطفل و متابعته مع تقليل الأنشطة التى قد تجهد المفصل مثل القفز. أما فى الأطفال الأكبر سنا فيشمل العلاج ثلاث محاور أساسية: الادوية المسكنة و المضادة للالتهاب، العلاج الطبيعي، الجبس و الجراحة
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
التيبس العظمي لمفصل الفخذ بعد إصابات الجهاز العصبي المركزي (neurogenic heterotopic ossification)
هذه الحالة قد تحدث بعد إصابات الجهاز العصبي المركزي (المخ أو الحبل الشوكي) حيث يحدث تكون للعظام فى الأنسجة الرخوة المحيطة بمفصل الفخذ و تزداد هذه العظام صلابة بالوقت حتى تصبح قوية مثل العظام الطبيعية بعد 6 – 18 شهرا مما يؤدي الى تيبس كامل بالمفصل و حدوث تورم حوله والإصابة بألم شديد في الحوض، وهذه الحالة تختلف تمامًا عن التهاب الفقرات التصلبي و لكن كلاهما يؤديان الى التحام مفصل الفخذ.
في الحالات المبكرة من اكتشاف التيبس العظمي، يتم بدء العلاج الطبيعي فى محاولة للحفاظ على أكبر مدى للحركة فى المفصل مع إعطاء مسكنات لتقليل الألم، أما فى الحالات المتأخرة التى حدث بها تكون لعظام قوية حول مفصل الفخذ و تيبس كامل للمفصل فلا بديل سوى الجراحة لإزالة العظام الزائدة و تحريك المفصل. اقرأ أكثر عن التيبس العظمي من هنا.
إلتهاب الكيس المدوري (trochanteric bursitis)
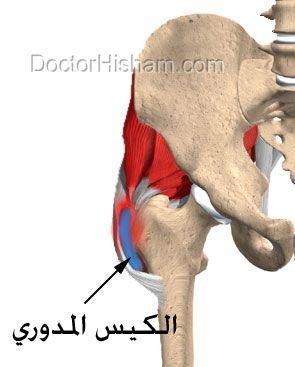
الكيس المدوري هو كيس مملوء بسائل يشبه الزيت موجود بين البروز الموجود بأعلى عظمة الفخذ، ووظيفة هذا الكيس هو منع إحتكاك العضلات بالبروز العظمي أثناء حركة الفخذ.
قد يحدث إلتهاب فى هذا الكيس نتيجة زيادة إحتكاك العضلات بالعظام والتي بدورها تؤثر على حركة الفخذ فيشعر المريض بألم شديد مع كل خطوة يخطوها المريض و قد تتسبب في عرج المريض.
ويتم التشخيص بالفحص الإكلينيكي على المريض حيث يكون موضع الألم موجود بصفة خاصة على مدور عظمة الفخذ و يزيد بالضغط عليه, كما أن مدى الحركة فى مفصل الفخذ يكون كاملا و غير محدد ومصاحب لألم شديد ممتد على الجانب الخارجي من منطقة الحوض، و قد يصاحب ذلك صوت طقطقة مفصل الفخذ.
يجب على المريض تجنب أي نشاط يؤدي إلى حدوث ألم في الورك كما يجب التزام الراحة ووضع كمادات ثلج على موضع الألم. و فى بعض الحالات القليلة التى لا تستجيب للعلاج يتم اللجوء لجراحة بسيطة لإزالة الكيس الملتهب. يمكنك القراءة أكثر عن التهاب الكيس المدوري من هنا.
اصطدام الفخد بحق المفصل (femoroacetabular impingement)
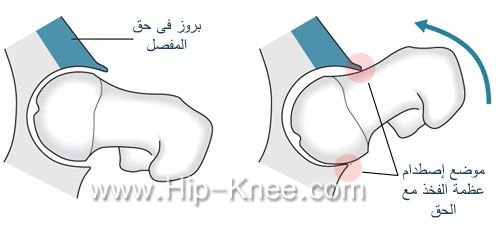
هي حالة يكون فيها تغير فى شكل عظام مفصل الفخذ بحيث يحدث إصطدام بين أعلى عظمة الفخذ و طرف الحق عند تحريك المفصل لآخر مدى له حيث أنه فى مفصل الفخذ الطبيعي يمكن تحريك راس عظمة الفخذ داخل حق المفصل الى آخر مدى لها دون أن يحدث أصطدام بين العظام.
يتسبب هذا الإصطدام فى حدوث ألم مع تحريك المفصل بدرجة كبيرة، وفي هذه الحالة يُنصح المريض بتغيير نمط حركة المفصل بحيث يتجنب الأوضاع التى تسبب ألم في الفخد و إذا لم تتتحسن حالته يتم اللجوء للجراحة حيث يتم إزالة البروزات التى تتسبب فى الإصطدام و ذلك حتى لا تتطور المشكلة الى خشونة بالمفصل.
يمكنك القراءة بشكل مفصل عن اصطدام الفخد بحق المفصل من هنا.
هشاشة عظم الفخد المؤقتة (transient hip osteoporosis)

وهي حالة غير شائعة تحدث بدون سبب صريح حيث يشكو المريض من حدوث ألم فى الفخذ يزداد مع الوقوف و المشي، والأدوية الخاصة بعلاج هشاشة العظام ليس لها دور علاجي فى هذه الحالات.
ويتم تشخيص حالات هشاشة العظام المؤتة من خلال الرنين المغناطيسي فهو يظهر وجود ماء زائد فى أعلى عظمة الفخذ و فى المفصل نفسه، و في الأغلب يتم إعطاء المريض بعض المسكنات و مضادات الالتهاب وفقا لشدة ألم الحوض، كما ينصح المريض بالراحة و تجنب إجهاد الفخذ، وبعد مدة من الوقت تتراوح بين شهرين ل 9 اشهر تختفي الأعراض تمامًا. يمكنك القراءة عن هشاشة عظمة الفخد المؤقتة من هنا.
الحمل والولادة
قد تظهر آلام الحوض في أي وقت أثناء الحمل أو بعد الولادة ، فمن الطبيعي أن يفرز جسم المرأة عند الحمل هرموناً يسمى الريلاكسين، والذي يعمل بدوره على إرخاء الأربطة فتتسع فيها المسافة أثناء الحمل ما بين 2 إلى3 مليمترات إضافية. ولكن إذا وصلت الفجوة إلى عشرة مليمترات نتيجة لذلك، تتحرك هذه المفاصل أكثر مما قد يتسبب في حدوث الالتهابات والألم فى فترة الحمل.
فنسبة كبيرة من النساء يتعرضون أثناء الحمل إلى ألم في منطقة العانة والفخذين بالإضافة إلى ألم أسفل الفخذين من الداخل أو ما بين الرجلين وأيضًا يتعرضون إلى آلام الظهر، آلام حزام الحوض، آلام الورك.
ولتخفيف الام الورك والحوض الناتجة عن الحمل والولادة يمكن أستخدام الحزام الداعم للحوض بالإضافة إلى ممارسة التمارين الرياضية، وخاصة تمارين البطن وتمارين عضلات الحوض السفلية، وتجنب حمل الأشياء الثقيلة أو دفعها. يمكنك القراءة أكثر عن آلام الحمل والولادة من هنا.
الإلتهاب المؤقت لغشاء مفصل الفخذ (transient hip synovitis)
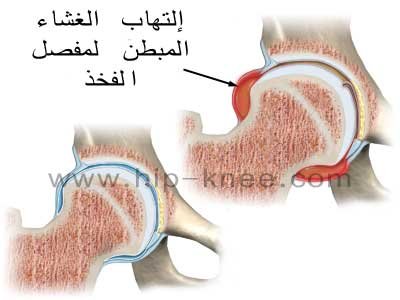
هى حالة مرضية مؤقتة وتتميز بوجود إلتهاب بالبطانة الداخلية للغشاء السينوفى لمفصل الفخذ وهى تصيب الاولاد أكثر من البنات وخاصة في سن صغير من 3-10 سنوات.
ومن أعراض الالتهاب المؤقت لغشاء مفصل الورك الشعور ألم حاد بأحد مفصلى الفخذ، كما يعاني الطفل من عرج اثناء المشى او يقوم برفض المشى تماما.
ولعلاج هذه الحالة يجب ان يلتزم الطفل المصاب بالراحة التامة ولا يقوم بالتحميل على مفصل الورك المصاب، وينصح دائمًا بالعودة الى الطبيب فى حالة استمرار الأعراض لمدة أكثر من 7-10 أيام وذلك حيث أنه من الممكن وجود سبب آخر للألم بالمفصل. يمكنك القراءة عن الإلتهاب المؤقت للغشاء السينوفي من هنا.
طقطقة مفصل الفخذ (snapping hip)

تنتج طقطقة الفخد بسبب عدم ليونة في العضلات والأوتار المحيطة بالمفصل ، والشباب الرياضيون هم أكثر عرضة للإصابة بعدم ليونة عضلات الورك.
وفي بعض الأحيان تكون طقطقة الفخد مصاحبة لألم يتفاوت من متوسط إلى شديد وهذا الألم هو السبب الرئيسي الذي يجعل معظم من لديهم طقطقة بالفخد يقوموا بزيارة الطبيب.
ولتجنب طقطقة الفخد والألم المصاحب لها من الأفضل أن تقلل مستويات نشاطك كما يمكنك وضع كمادات الثلج على منطقة الحوض، وأيضًا يمكنك استخدام مضادات الالتهاب اللاستيرويدية مثل الايبوبروفين لتخفيف الألم.
كما ننصح بعمل تمارين إطالة الشريط الحرقفي الظنبوبي و تمارين إطالة عضلات الفخذ الخلفية وذلك لتقوم بزيادة ليونة العضلات و الأنسجة المحيطة بالفخذ.
وإذا لم يتحسن الوضع و لا تزال تشعر بعدم الراحة والألم ، فيجب عليك التوجه إلى طبيبك مباشرة لمعرفة سبب الطقطقة وألم الفخد و لتلقي العلاج المناسب. يمكنك القراءة عن طقطقة مفصل الفخد من هنا.
متلازمة العضلة الكمثرية (piriformis syndrome)

متلازمة العضلة الكمثرية هي إضطراب عضلي عصبي غير شائع ويخلط معظم المرضى بينه وبين عرق النسا ولذلك يسمى بعرق النسا الكاذب و يكمن الفارق في كيفية إصابة العصب الوركي بالتهيج.
ففي حالة عرق النسا يصاب العصب بسبب انضغاطه في العمود الفقري كما يحدث فى حالة الانزلاق الغضروفي الموجود بين الفقرات، فينضغط العصب ويتهيج مسببًا ألمًا في أسفل الظهر والأرداف ويصل الألم إلى القدم.
أما في حالة متلازمة العضلة الكمثرية يتهيج العصب الوركي نتيجة تشنج العضلة الكمثرية التي يمر العصب الوركي تحتها أوعبرها لكامل الطرف السفلي مسببًة أعراض تشابه ألم عرق النسا.
ويمكن علاج متلازمة العضلة الكمثرية بطرق العلاج التحفظي والتي تتمثل في تجنب الأنشطة التي تحفز الألم واستخدام الأدوية المضادة للالتهاب و باسط للعضلات وممارسة بعض التمرينات الخاصة فى المنزل. يمكنك القراءة أكثر عن متلازمة العضلة الكمثرية من هنا.
التهاب المفصل العجزي الحرقفي (sacroiliitis)
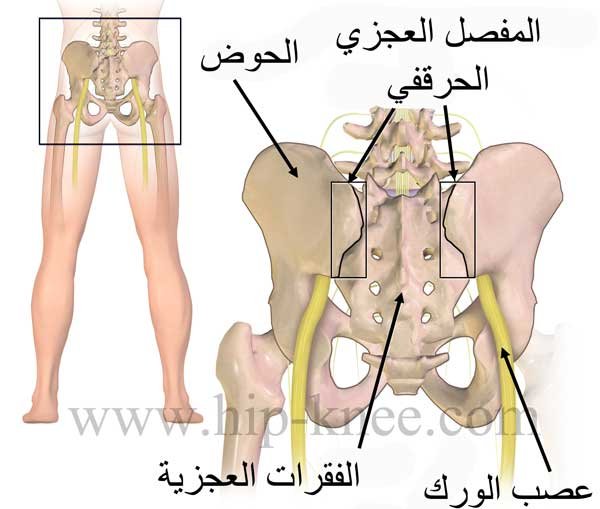
يربط المفصل العجزي الحرقفي الجزء السفلي من العمود الفقري بعظام الحوض من كلتا الجهتين ، وفي بعض الأحيان قد تحدث آلام في المفصل العجزي الحرقفي وذلك نتيجة لوجود قصر في أحد الرجلين يؤدي الى اعوجاج الحوض أو بسبب الحمل أو بسبب الالتهابات الصديدية الناتجة عن البكتيريا.
ومن أعراض التهاب المفصل العجزي الحرقفي الشعور بألم شديد و تيبس فى منطقة أسفل الظهر من الناحية الخلفية و يزداد الألم مع المجهود والحركة الميكانيكية.
عادةً ما يبدأ علاج هذه الحالات عن طريق العلاج التحفظي غير الجراحي وذلك باستخدام الأدوية المضادة للالتهابات و المسكنات و تقليل النشاطات التي تؤدي إلى ظهور الآلام مثل الرياضات العنيفة والمجهود البدني الشديد.
وفي بعض الحالات قد يحتاج بعض المرضى لإرتداء أحزمة طبية تساعد على تقليل الحركة حول هذا المفصل وبالتالي إلى تخفيف الألم، وإذا لم تتحسن حالة المريض يتم العلاج الجراحي حيث يتم تثبيت المفصل بإستخدام شريحة و مسامير. يمكنك القراءة عن التهاب المفصل العجزي الحرقفي من هنا.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
ألم الفخذ المذلي (Meralgia paresthetica)

هل من قبل شعرت بحرقان في جلد الفخد؟ لربما كان السبب ألم الفخد المذلي. سبب ألم الفخذ المذلي هو انضغاط العصب الجلدي الفخذي الوحشي (The lateral femoral cutaneous nerve) المسئول عن مد المخ بالمعلومات التي تتعلق بالإحساس في السطح الخارجي للفخذ
ومن أعراض ألم الفخذ المذلي الشعور بحرقان وتنميل ووخز وخدر في السطح الخارجي الأمامي والجانبي من الفخذ يمتد أحيانًا إلى الركبة، وتزداد حدة هذه الأعراض بعد المشي والوقوف لفترات طويلة أو في أوضاع جلوس معينة.
يتم علاج ألم الفخذ المذلي في معظم الحالات تحفظيًا و يعتمد العلاج على سبب انضغاط العصب الجلدي الفخذي الوحشي، فإذا كان سبب انضغاط العصب هو السمنة، فالتقليل من الوزن هو العلاج في هذه الحالة, وفي حالة الحمل تبدأ المريضة في التحسن بعد الولادة.
في بعض الحالات قد يقوم الطبيب بحقن الكورتيزون بهدف تقليل الالتهاب المصاحب لانضغاط العصب، وإذا لم يجدى هذا نفعًا قد يضطر الطبيب إلى التدخل الجراحي فيقوم بعمل جرح من خلاله يحدد مكان العصب ويحاول تحريره من موقع الضغط أو قد يقوم بقطع العصب. يمكنك القراءة أكثر عن ألم الفخذ المذلي من هنا.
إصابات تتسبب في آلام الحوض وآلام الفخد
هناك بعض الإصابات والكسور التي قد تحدث لمفصل الفخد وتتسبب في حدوث آلام تتفاوت في حدتها ومن ضمن هذه الإصابات:
كسور مفصل الفخذ (hip fractures)

يعد كسر مفصل الفخذ أحد الإصابات بالغة الخطورة وتزداد نسبة حدوث الكسور فى أعلى عظمة الفخذ (الورك) مع تقدم العمر نظرًا لهشاشة العظام، وتحدث هذه الإصابات نتيجة حوادث بسيطة مثل السقوط على الأرض.
وفي الأغلب تحتاج هذه الكسور إلأى تدخل جراحي سريع فيتم تصليح مفصل الورك أو استبداله عن طريق تركيب مفصل الفخذ الصناعي، و يمكن تقسيم كسور أعلى عظمة الفخذ إلى نوعين أساسيين: كسر عنق عظمة الفخذ و كسر اسفل عنق عظمة الفخذ (بين المدورين).
ففي حالة كسور عنق عظمة الفخد، هذه الكسور قد لا تلتأم وخاصة فى المرضى كبار السن. و حتى اذا التئمت فقد يحدث إنقطاع للدم المغذي لرأس عظمة الفخذ و الذى يصل رأس العظمة من خلال عنق عظمة الفخذ، مما يؤدى إلى حدوث ما يسمى بنكروز رأس عظمة الفخذ و الذى قد يؤدي الى خشونة مفصل الفخذ.
في هذه الحالة قد يتم إجراء جراحة لإعادة تثبيت الكسر بواسطة مسامير، وإذا لم يلتئم الكسر يتم إجراء جراحة أخرى حيث قد يتم رفع المسامير و تركيب نصف مفصل فخذ صناعي او مفصل فخذ صناعي كامل.
أما في حالة كسور أسفل عظمة الفخد عادة ما تلتئم فى خلال ثلاث شهور حتى إذا لم يتم جراء جراحة، و لكن ينصح دائما بإجراء جراحة لتثبيت هذه الكسور بواسطة شريحة و مسامير أو بواسطة مسمار نخاعي.
كسور جسم عظمة الفخد (femoral shaft fractures)
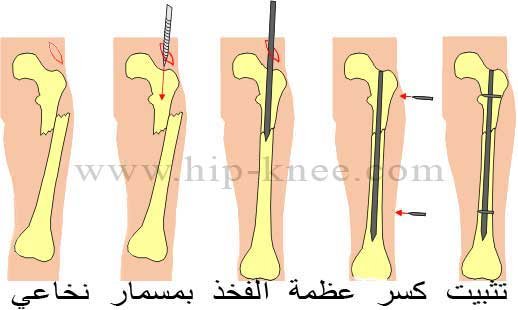
يتم تصنيف هذه الكسور على حسب شكل الكسر و مدى تفتته، كما يمكن تصنيفها الى كسور مفتوحة (إذا كان هناك قطع بالجلد و الأنسجة فوق الكسر) و كسور مغلقة وينتج عن هذه الكسور ألم شديد في الحوض والفخد ومكان الإصابة والكسر بشكل عام.
يتم علاج الأغلبية العظمى من هذه الكسور عن طريق التدخل الجراحي، حيث أن العلاج الغير جراحي يتطلب البقاء فى الفراش لفترات طويلة للغاية مما يؤدي الى مضاعفات مثل الجلطات و قرح الفراش و تيبس الركبة. كما أن العلاج الغير جراحي قد ينتج عنه قصر بالرجل، ويتم تثبيت الكسور إما بالمثبتات الخارجية أو المسامير النخاعية.
والطريقة العلاجية لكسور الأطفال قد تختلف قليلاً عند كبار السن ممن يعانون من كسر عظمة الفخذ حيث يتجه الأطباء إلى علاج هذه الكسور عن طريق تجبير الكسر وليس التدخل الجراحي. يمكنك القراءة أكثر عن كسور جسم عظمة الفخذ من هنا.
كسور الحوض (pelvic fractures)
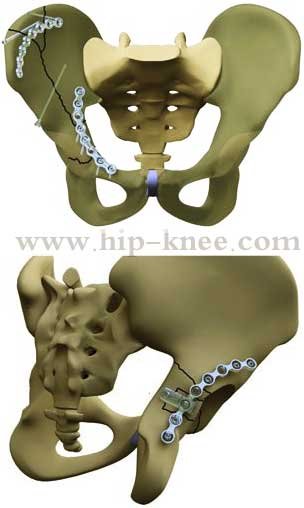
تنتج كسور الحوض نتيجة حوادث شديدة مثل حوادث السيارات و الوقوع من أرتفاعات. و لكن مع تقدم العمر و حدوث هشاشة بالعظام قد تحدث هذه الإصابات نتيجة إصابات طفيفة مثل الوقوع على الأرض، ويتم التعامل مع كسور الحوض بحرص شديد لأنه قد ينتج عنها نزيف داخلي و إصابة لأحد الأعضاء الهامة بداخلة.
ويصاحب تلك الكسور ألم شديد في الحوض يمنع المريض من القدرة على تحريك مفصل الفخذ، و يتم تشخيص كسور الحوض و التأكد من وجودها عن طريق عمل أشعة عادية على الحوض، و فى كثير من الأحيان قد يلجأ الطبيب لعمل أشعة مقطعية بالكمبيوتر لتحديد شكل الكسر.
في حالة الكسور المستقرة يتبع المريض طرق العلاج التحفظي ويُنصح المريض بالراحة و تناول المسكنات إلى أن يختفي الألم و تلتئم الكسور إلى أن يعود المريض بالتدريج لمزاولة حياته بصورة طبيعية.
أما في حالة الكسور الغير مستقرة و التى عادة ما تصاحب الحوادث الشديدة كثيرا ما تحتاج لتدخل جراحي لتثبيت الكسور فى موضعها السليم، وغالبًا ما يتم استخدام الشرائح والمسامير لتثبيت كسور الحوض والتخلص من آلام الحوض. يمكنك معرفة المزيد عن كسور الحوض من هنا.
خلع مفصل الفخد (hip dislocation)
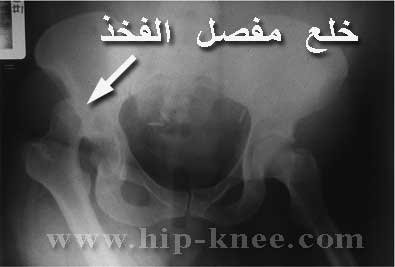
قد يحدث خلع مفصل الفخذ (الورك) نتيجة حوادث السيارات أو نتيجة السقوط من إرتفاعات عالية ، يصاحب الخلع ألم شديد و عدم القدرة على تحريك الرجل. و إذا كان هناك إصابة فى العصب الوركي فقد يفقد المريض الإحساس بمنطقة القدم و الكاحل.
ويتم التشخيص عادة بملاحظة وضع الرجل بعد الإصابة حيث تكون أقصر من الجهة المقابلة و تكون القدم ملتفتة للداخل أو الخارج على حسب إتجاه الخلع.
ويتم علاج خلع مفصل الفخذ (الورك) بصورة عاجله حيث يتم تخدير المريض و رد الخلع فى موضعه عن طريق شد الرجل فى عكس إتجاه الخلع، وبعدها يمكن التأكد من أن العظام فى موضعها الطبيعي عن طريق عمل أشعة مقطعية على الفخد. يمكنك القراءة عن خلع مفصل الفخد من هنا.
تمزق عضلات الفخد الخلفية (hamstring strain)
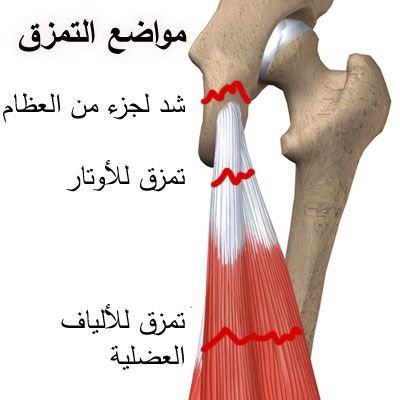
يحدث تمزق عضلات الفخد الخلفية نتيجة لزيادة الحمل على العضلات و قد يحدث ذلك عندما تتمدد العضلات فوق طاقتها أو يتم إنقباضها فجأة بقوة، وهذه الإصابة كثيرا ما تحدث للرياضيين.
عند حدوث التمزق يحدث ألم حاد مفاجئ في الجزء الخلفي من الفخذ مما يسبب التوقف السريع عن الجري و القفز على الساق السليمة أو الوقوع، كما قد يحدث تورم في الفخد يعد التمزق بساعات قليلة.
يتم تشخيص تمزق عضلات الفخد الخلفية عن طريق معرفة التاريخ المرضي للإصابة و بالكشف الألكلينيكي على المريض و ملاحظة موضع الألم و الزرقان وفي بعض الأحيان يتم عمل أشعة أو رنين مغناطيسي للتأكد من صحة التشخيص.
ويختلف العلاج وفقا لسن المريض و نوع التمزق و موضعه وعادة ما يلتئم التمزق مع الراحة استخدام كمادات باردة لمدة 20 دقيقة عدة مرات في اليوم ورفع القدم المصابة في مستوى أعلى من مستوى القلب عند النوم. يمكنك القراءة عن تمزق عضلات الفخد الخلفية من هنا.
تمزق العضلات الضامة (adductor strain)
تحدث إصابة تمزق العضلات الضامة مع حدوث تغيير مفاجيء لإتجاه الحركة أو عندما يقوم اللاعب بركل الكرة بباطن القدم بينما يعوقه اللاعب الخصم بقدمه عن إتمام ذلك.
ويصاحب الإصابة حدوث ألم حاد بأعلى الجزء الداخلي (الأنسي) من الفخذ و في الأغلب يكون الأم بسيطًا ويزيد مع ممارسة النشاطات الرياضية وخاصة عند فتح الرجلين بعيدا عن بعضهما أو عند محاولة ضمهما بعنف.
و عادة ما يتم التشخيص بواسطة الكشف الطبي و في بعض الأحيان يتم اللجوء لعمل موجات صوتية أو رنين مغناطيسي، وعند حدوث الإصابة يجب وضع كمادات ثلج على موضع الألم و الراحة و ربط رباط ضاغط على أعلى عظمة الفخذ ومع تحسن الوضع وقلة الألم ) يتم البدء بصورة تدريجية جدا فى عمل تمارين لتقوية العضلة و زيادة مرونتها.
يمكنك معرفة المزيد عن تمزق العضلات الضامة من هنا.
تمزق عضلات الأرداف الجانبية
عضلة الأرداف الجانبية أحد العضلات التي تشكل الأرداف الخارجية في جسم الإنسان. وهي عضلات واسعة وسميكة وقوية نسبيًا، وهامة من أجل العمل على استواء الوركين. تعمل هذه العضلات معًا للمساعدة في الحفاظ على التوازن والتحكم في الجزء السفلي من الجسم.
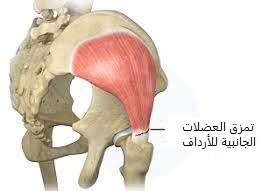
يشمل تمزق عضلة الأرداف الجانبية ألمًا في الجزء الخارجي من الورك والأرداف، ومشية غير طبيعية، وآلام أسفل الظهر، ومحدودية الحركة.
وسبب محدودية الحركة وانخفاض نطاق حركة المفصل يرجع في هذه الحالة إلى وظيفة عضلة الأرداف الجانبية. وتتمثل هذه الوظيفة في الحفاظ على ثبات الحوض أثناء المشي أو الجري أو الحركة بشكل عام.
يمكن علاج التمزق حسب درجة شدته وينقسم العلاج إلى قسمين:
العلاج التحفظي، في حالة الإصابات الطفيفه والمتوسطة.
العلاج الجراحي، في حالة التمزق الكامل.
ويمكنكم الإطلاع على المزيد حول هذه الإصابة بالنقر هنا.
قطع وتر العضلة الرباعية
مزق وتر العضلة الرباعية هو إصابة تصيب الوتر الذي يربط العضلة الرباعية بالرضفة. العضلة الرباعية هي مجموعة من العضلات الأربعة الموجودة في مقدمة الفخذ، وهي المسؤولة عن تمديد الركبة. الوتر هو حبل ليفي قوي يربط العضلات بالعظام.
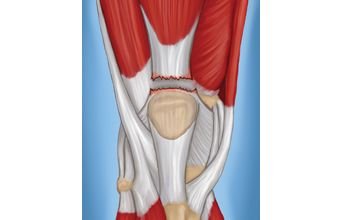
تحدث إصاباتُ العضلة الباسطة للركبة عادةً بسبب قوة شديدة مفاجئة على الركبة، مثل الركض أو القفز أو الاصطدام. يمكن أن يحدث أيضًا بسبب الاستخدام المفرط للوتر، أو بسبب ضعف العضلات أو الوتر من الأساس مما يسهل الإصابة. وأعراض ضعف العضلة الرباعية يشعر بها الشخص عند المشي لمسافات طويلة أو القفز.
وقد سميت العضلة الرباعية بهذا الاسم نظرًا لتكونها من أربع عضلات تتحد في أسفل الفخذ، مُكَونةً وترًا قويًا يمسك بأعلى عظمة الصابونة.
وانقباض هذه العضلة يؤدي الى فرد مفصل الركبة، وعند حدوث إصابة تؤدي إلى التهاب وتر العضلة الرباعية وقطع وتمزق هذا الوتر، تفقد العضلة الرباعية اتصالها بالصابونة (الرضفة) وتفقد قدرتها على فرد الركبة.
عدم إلتئام كسر عنق عظمة الفخذ (femoral neck nonunion)
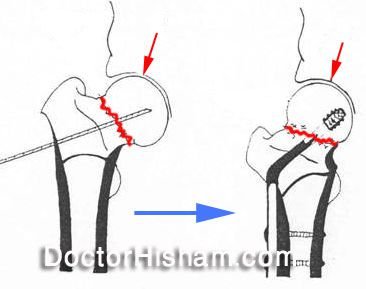
فى بعض الأحيان قد لا يلتئم كسر عنق عظمة الفخذ حتى لو تم تثبيته فى الوقت المناسب و بالطريقة السليمة و ذلك نظرا لضعف الدورة الدموية فى هذه المنطقة و لأسباب أخرى، ويصاحب هذا الكسر ألم شديد في الفخد .
وفي هذه الحالة يتم اللجوء لعدة بدائل لضمان التئام الكسر منها إجراء جراحة ل ترقيع موضع الكسر أو عمل كسر جديد أسفل موضع الكسر و تثبيته بواسطة شريحة و مسامير أو تركيب مفصل فخذ صناعي والذي يعد الحل المثالي للمرضى كبار السن. يمكنكم القراءة عن كل طريقة لالتئام كسر عنق عظمة الفخذ على حدى من هنا.
الفتق الرياضي (sport hernia)

هو إصابة مؤلمة في الأنسجة الرخوة تحدث في منطقة أعلى الفخذ و أسفل البطن، وعلى الأغلب تحدث أثناء الرياضة التي تتطلب تغييرات مفاجئة في الاتجاه أو حركات التواء شديدة مثل كرة القدم والمصارعة.
عادة ما يتسبب الفتق الرياضي في حدوث ألمًا حادًا في منطقة الفخذ في وقت الإصابة ولكن سرعان ما يتحسن الألم مع الراحة ، ولكنه يعود مرة أخرى عند العودة إلى النشاط الرياضي ، خاصةً مع حركات الالتواء.
وعلاج الفتق الرياضي يتم بالراحة والثلج خلال أول 7 إلى 10 أيام بعد الإصابة كما قد يصف الطبيب بأدوية مضادة للالتهاب غير الستيرويدية (مثل إيبوبروفين أو نابروكسين) لتقليل التورم والألم.
يمكن إجراء جراحة لإصلاح الأنسجة الممزقة في الفخذ بالجراحة المفتوحة، أو من خلال المنظار و يستطيع معظم الرياضيين العودة إلى الرياضة بعد 6 إلى 12 أسبوعًا من الجراحة. يمكنك القراءة أكثر عن الفتق الرياضي من هنا.