بعد إصابة نجم الأهلي بالرباط الصليبي هل يعود اللاعبون إلى الملاعب؟
عندما تصدّر خبر اصابة نجم الاهلي بالرباط الصليبي عناوين الصحف ومواقع الرياضة، تسلّط الضوء بقوة على هذه الاصابة، وتصدرت محركات البحث. وذلك لمعرفة وظيفة الرباط ودوره المحوري في استقرار الركبة وحركة اللاعبين.
فالركبة ليست مجرد مفصل، بل نقطة ارتكاز الحركة وركيزة الأداء، سواء في الملعب أو في حياتنا اليومية.
ورغم بنيتها القوية والمعقدة، يبقى الرباط الصليبي الأمامي الأكثر عرضة للتمزق، خصوصًا عند الرياضيين أو الأشخاص الذين يعانون من التواءات مفاجئة أو حركات عنيفة في الركبة.
هنا، في هذه الصفحة نتعرف على إصابة الرباط الصليبي الأمامي وطرق علاج الرباط الصليبي وكيف تبدأ رحلة العلاج والتأهيل بوصفها الطريق الآمن للعودة إلى الحياة الطبيعية والأداء الرياضي بثقة واستقرار.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
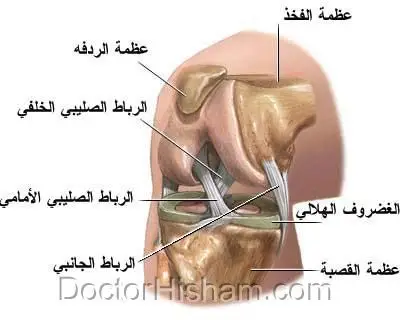
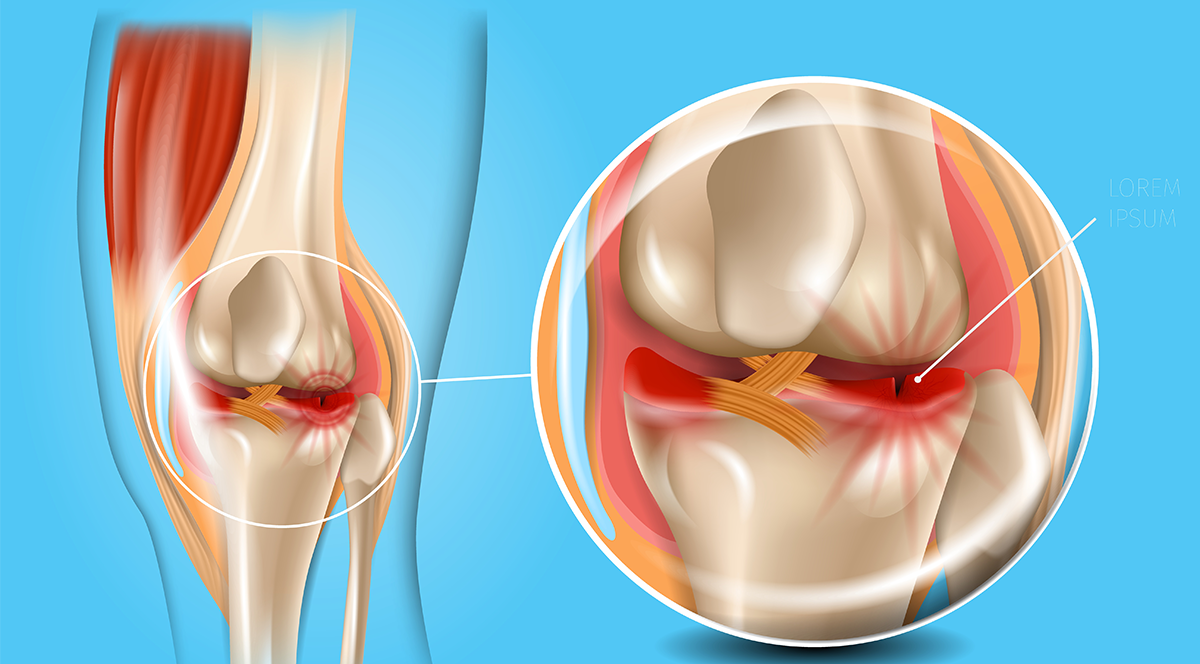
ما هو الرباط الصليبي الأمامي؟
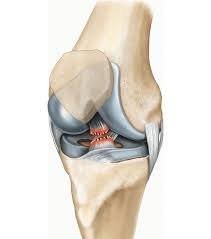
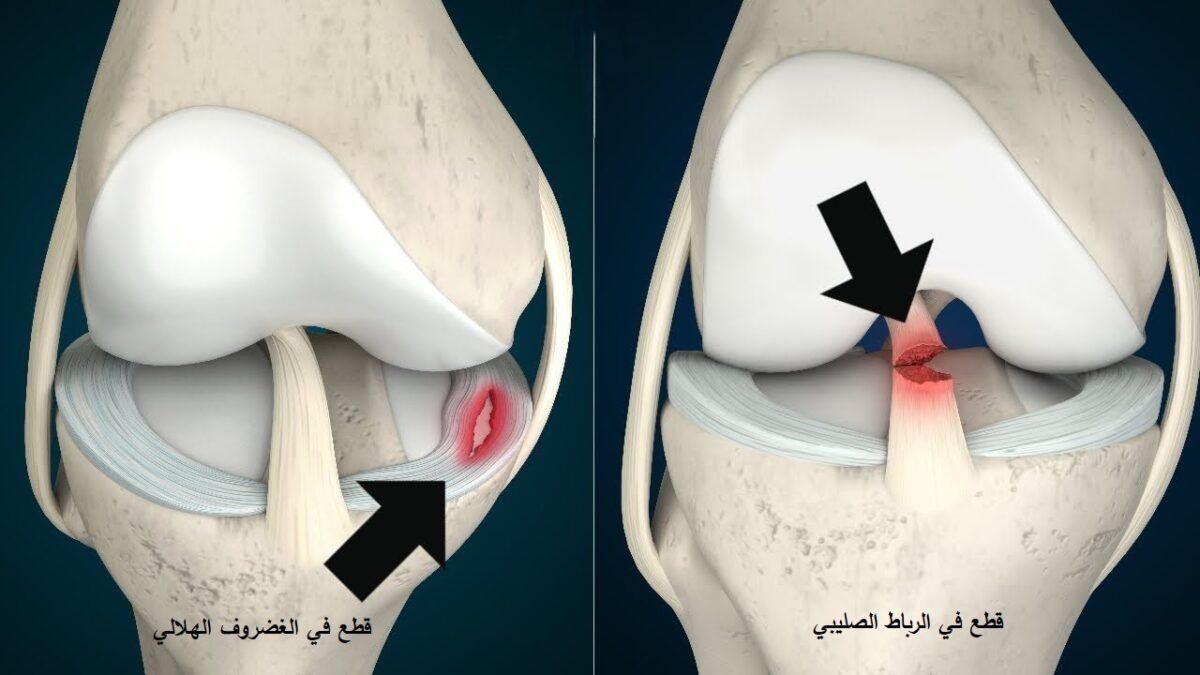
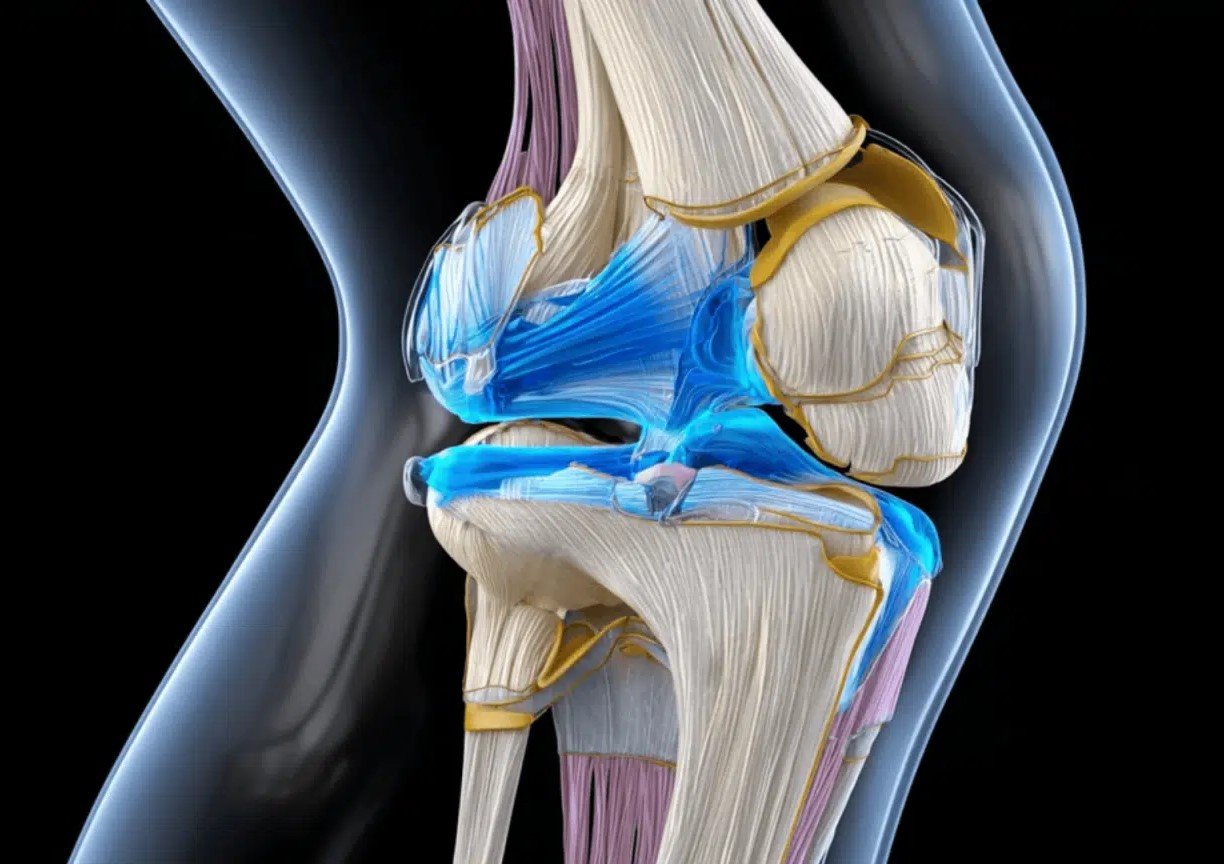
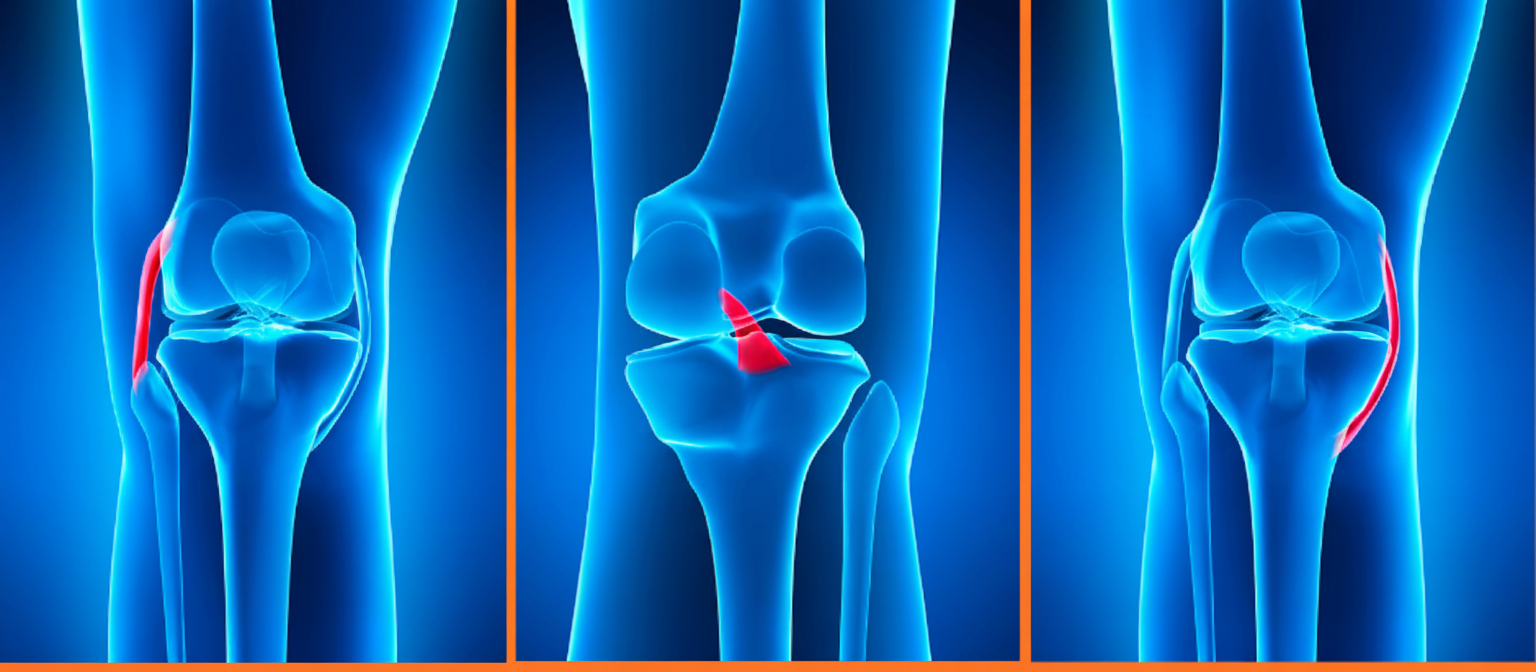
الرباط الصليبي الأمامي هو شريط قوي من الأنسجة الليفية يقع داخل مفصل الركبة، ويربط بين عظمتي الفخذ والساق. وظيفته الأساسية هي تثبيت الركبة ومنع عظم الساق من التقدم للأمام بشكل زائد، إضافة إلى الحفاظ على توازن المفصل أثناء الدوران أو القفز أو الجري.
لذلك عند حدوث إصابة فيه، يتأثر أداء الركبة بشكل كبير وقد يفقد الشخص استقرار الحركة. وللاجابة بشكل موسع عن سؤال ما هو الرباط الصليبي؟ ندعوكم لقراءة المقال الخاص به لمزيد من التوضيح.
كيف تحدث إصابة الرباط الصليبي عند اللاعبين؟
تحدث إصابة الرباط الصليبي الأمامي غالبًا بسبب حركة مفاجئة، مثل الالتفاف السريع، التوقف المفاجئ أثنا الركض، أو عند الهبوط الخاطئ بعد القفز لاستقبال الكرة.
هذه الحركات تشكل ضغطًا قويًا على الرباط، مما قد يؤدي إلى قطع الرباط الصليبي. اللاعبين الأكثر عرضة لهذه الإصابة هم لاعبو كرة القدم، كرة السلة، التنس، والرياضات التي تتطلب تغيير الاتجاه بسرعة.
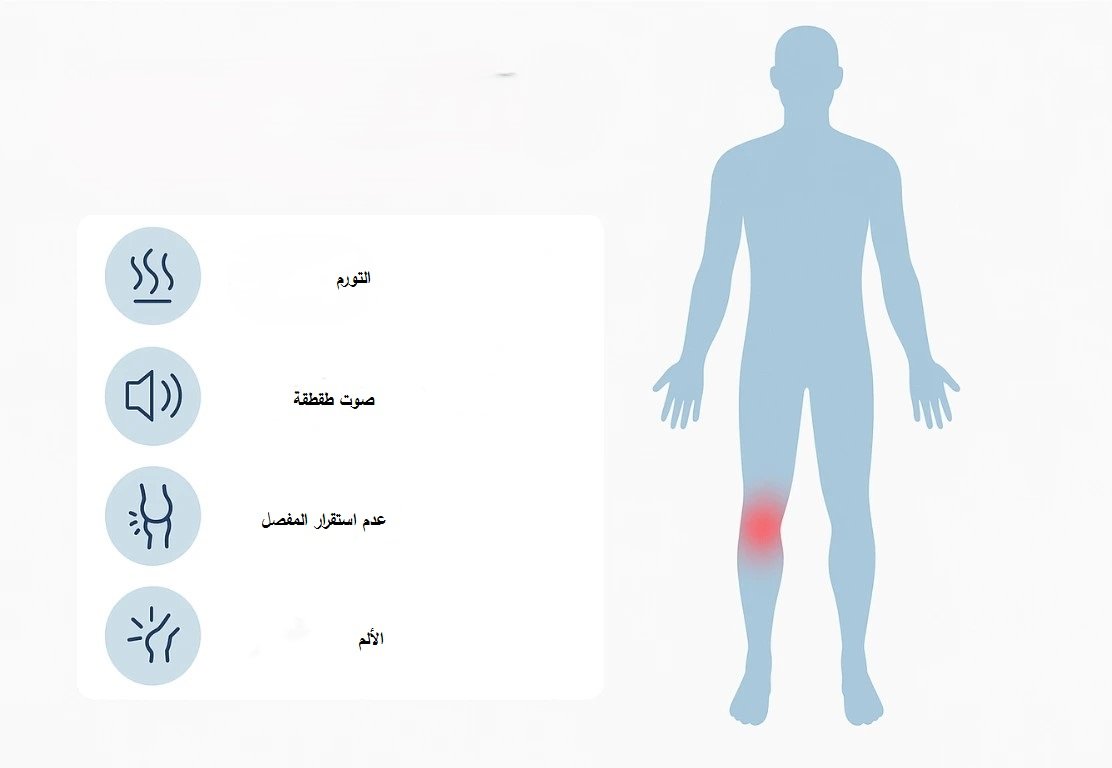
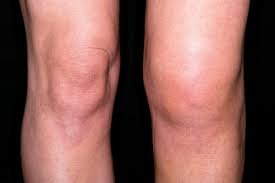
من أبرز أعراض إصابة الرباط الصليبي: سماع صوت "فرقعة" في الركبة، تورم سريع، عدم القدرة على تحميل الوزن، والشعور بعدم الثبات أثناء المشي أو الجري.

هل إصابة الرباط الصليبي نهاية المشوار الرياضي؟
قد يظن البعض أن قطع الرباط الصليبي يعني نهاية الحياة الرياضية، لكن هذا الاعتقاد لم يعد صحيحًا مع التطور الطبي.
اليوم، يستطيع اللاعب العودة إلى الملاعب بعد إجراء عملية الرباط الصليبي، يليها برنامج تأهيلي دقيق يعتمد على التدرج في استعادة الحركة، تقوية العضلات، وإعادة تدريب الركبة على الأداء الرياضي.
نرى عالميًا لاعبين محترفين، زلاتان إبراهيموفيتش، وفيرجيل فان دايك، عادوا إلى الملاعب بعد إصابات قوية في الرباط الصليبي، وحققوا نجاحات كبيرة بعد التعافي.
أيضًا، وبعد اصابة نجم الاهلي بالرباط الصليبي اكرم توفيق الذي اصيب وعاد لممارسة نشاطة الرياضي مرة أخرى.
مراحل علاج الرباط الصليبي وأهمية التأهيل
علاج الرباط الصليبي يمر بعدة مراحل متكاملة، تبدأ من التشخيص وتنتهي بالعودة إلى النشاط الرياضي. أهم هذه المراحل:
- المرحلة الأولى: تخفيف الألم والتورم باستخدام الكمادات الباردة، الأدوية، والراحة.
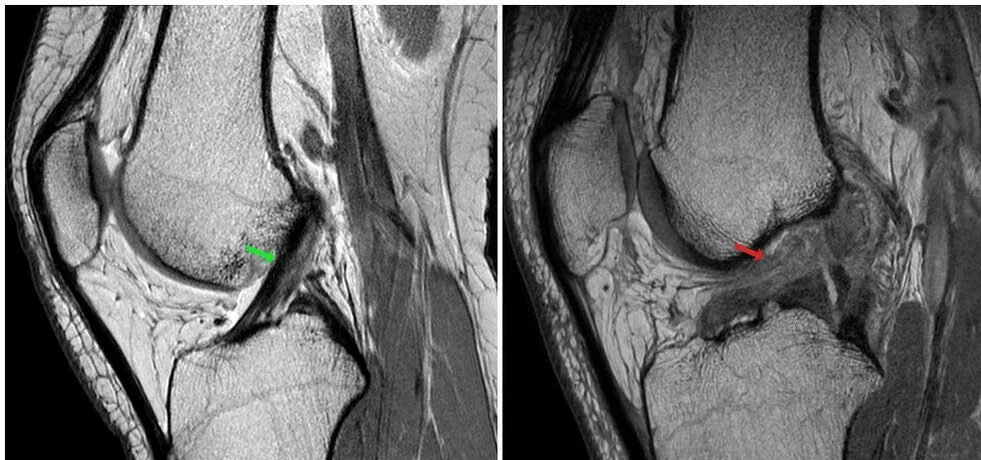
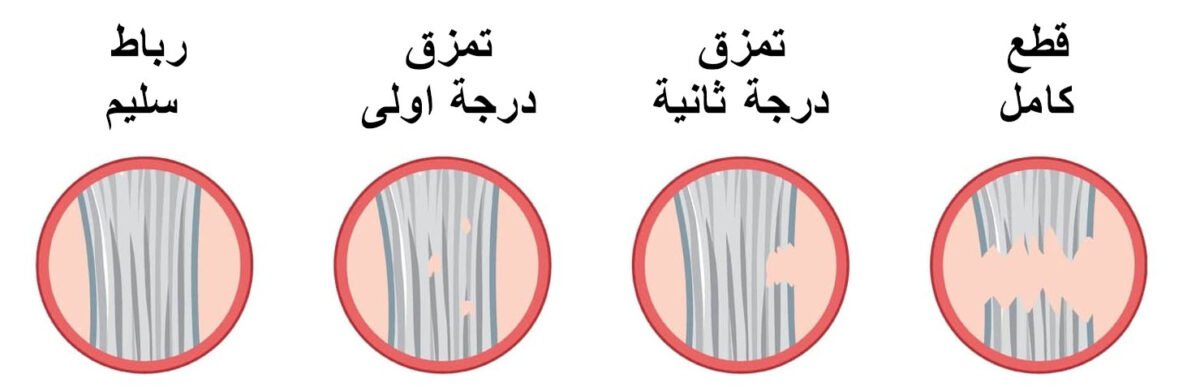
- المرحلة الثانية: إجراء الفحوصات مثل الرنين المغناطيسي والتقييم الطبي لتحديد إذا كان قطع الرباط الصليبي الأمامي جزئيًا أو كليًا.
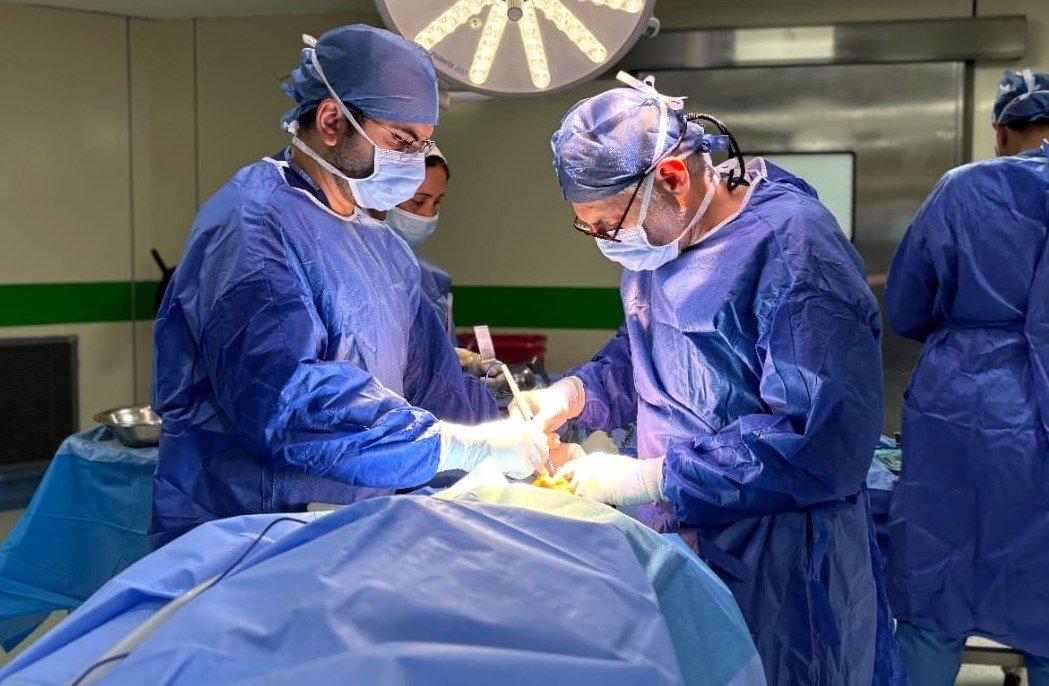
- المرحله الثالثة: التحضير لـ عملية الرباط الصليبي الأمامي إذا كان الرباط ممزقًا بالكامل، أو اعتماد العلاج التحفظي إذا كان التمزق جزئيًا.
- المرحلة الرابعة: التأهيل بعد العملية، وهي أهم مرحلة وتشمل العلاج الطبيعي الذي يتم على مراحل ويهتم بتمارين التوازن، تقوية عضلات الفخذ والساق، وتحسين المرونة واستعادة الحركة الطبيعية.
بدون تأهيل صحيح، حتى لو تمت العملية بنجاح، قد لا يتمكن اللاعب من العودة إلى الملاعب أو قد يتعرض لإصابة جديدة.
متى يعود اللاعب إلى الملاعب بعد إصابة الرباط الصليبي؟
مدة العودة إلى الملاعب تختلف حسب كيفية تطبيق علاج الرباط الصليبي ومدى الالتزام بالتأهيل. غالبًا:
- عودة الحركة الطبيعية: من 6 إلى 8 أسابيع بعد العملية
- بداية التدريب الخفيف: بعد 3 إلى 4 أشهر
- العودة التدريجية للتمرين داخل الملعب: بعد 6 إلى 8 أشهر
- العودة الكاملة للمباريات والاحتكاك: بعد 9 إلى 12 شهرًا
اللاعب المحترف قد يحتاج متابعة دقيقة لضمان سلامة الركبة وعدم تكرار قطع الرباط الصليبي. لذلك، العودة للملاعب ليست مجرد وقت، بل تعتمد على قوة العضلات، ثبات الركبة، والجاهزية النفسية.

كيفية تجنّب اللاعبين المحترفين لإصابة الرباط الصليبي
للوقاية من إصابة الرباط الصليبي الأمامي، يعتمد اللاعبون المحترفون على برنامج متكامل يجمع بين التمارين، التقنية، والعناية الطبية. ويمكن تلخيص أهم وسائل الوقاية في النقاط التالية:
- تقوية عضلات الفخذ والأوتار الخلفية: تساعد العضلات المحيطة بالركبة في امتصاص الصدمات وتثبيت المفصل أثناء الجري والقفز والمناورات السريعة.
- تمارين التوازن والمرونة: تعمل على تحسين التحكم العصبي العضلي (Neuromuscular control) الذي يمنع التواء الركبة أو الانزلاق المفاجئ أثناء تغيير الاتجاه.
- الإحماء الجيد قبل المباريات والتدريبات: يساعد في تهيئة الأربطة والأوتار والعضلات، ويقلل من خطر التمزق الناتج عن الحركة المفاجئة أو غير المحسوبة.
- تعلم التقنية الصحيحة للقفز والهبوط: الهبوط بثبات مع ثني الركبتين يقلل الضغط على الرباط الصليبي ويمنع إجهاده.
- تجنب الإجهاد الزائد على الركبة: الحفاظ على فترات راحة كافية بين التدريبات والمباريات يساعد على تجنب الإجهاد المزمن للأربطة.
- اختيار الأحذية الرياضية المناسبة وأرضية الملعب الجيدة: يقلل من الاحتكاك الزائد والانزلاق غير المتوقع، ويحمي المفصل من الحركات العنيفة.
- المتابعة الدورية مع أخصائي العلاج الطبيعي والطب الرياضي: تتيح الكشف المبكر عن أي ضعف عضلي أو خلل حركي قد يرفع خطر الإصابة.
الالتزام بتلك الإجراءات لا يحمي اللاعب من إصابة محتملة فحسب، بل يعزز أداءه ويطيل عمره الرياضي داخل الملاعب.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
تجربة الرياضيين مع د. هشام عبد الباقي
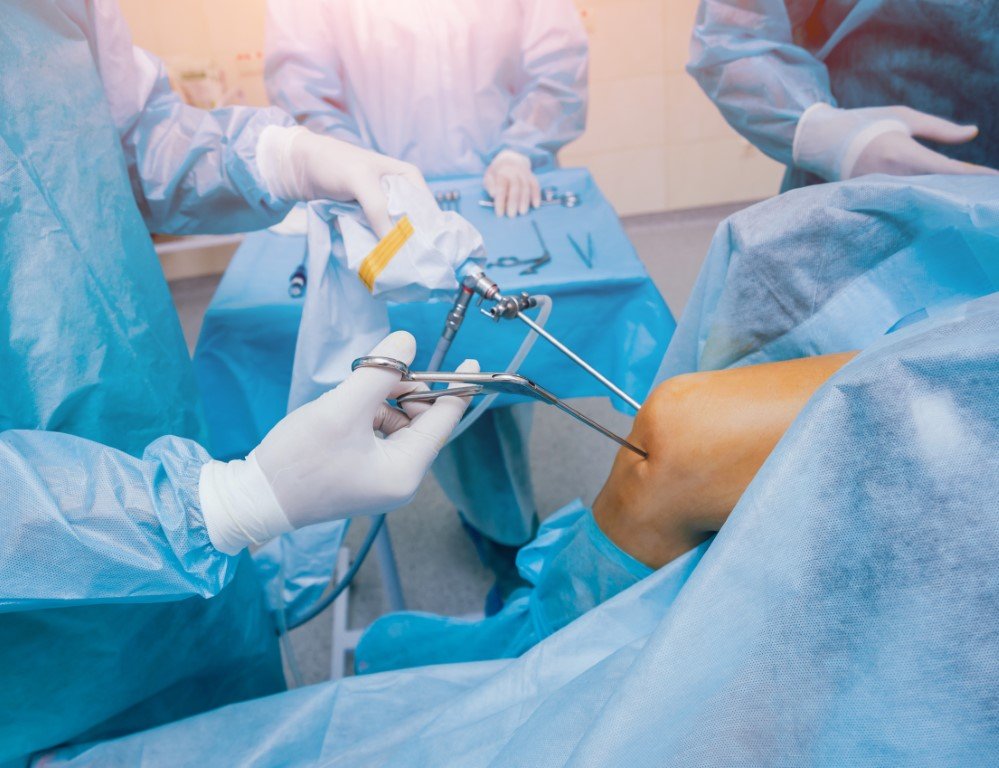
يُعد د. هشام عبد الباقي من أبرز الأطباء المتخصصين فيعلاج الرباط الصليبي وتأهيل الرياضيين في مصر والشرق الأوسط. فقد قدم مئات الحالات الناجحة من لاعبي كرة القدم، السلة، اليد، وحتى العدائين الأولمبيين، حيث أجرى عملية الرباط الصليبي بالمنظار وفق أحدث التقنيات الطبية المعتمدة عالميًا.
أهم ما يميز د. هشام عبد الباقي هو التركيز على التأهيل والتمرينات بعد عملية الرباط الصليبي، حيث أكد أن الجراحة ليست سوى بداية رحلة العلاج، وأن البرنامج التأهيلي هو العامل الأساسي في استعادة الثقة والأداء الرياضي الكامل.

ختامًا
في النهاية، لم تعد إصابة الرباط الصليبي الأمامي سببًا لإبعاد اللاعبين عن الملاعب أو إنهاء مسيرتهم الرياضية كما كان يُعتقد سابقًا.
الطب الرياضي تطوّر، وطرق علاج الرباط الصليبي أصبحت أدق وأكثر أمانًا، ونتائج جراحة الرباط الصليبي الآن تمنح الرياضي فرصة حقيقية للعودة بمستوى أعلى من السابق، بشرط الالتزام بخطة التأهيل والمتابعة مع طبيب متخصص.
تجربة الرياضيين تؤكد أن الطريق إلى التعافي ليس مستحيلًا، بل يحتاج إلى صبر، تدريب تدريجي، وثقة في الفريق الطبي.
ومع نجاح الكثير من نجوم الرياضة في العودة إلى الملاعب بعد الإصابة، أصبح الأمل أكبر من الألم، والعودة ممكنة مهما بدت الإصابة قوية.
مقالات ذات صلة
أسئلة شائعة عن اصابة نجم الاهلي بالرباط الصليبي
نسبة كبيرة من اللاعبين يعودون للعب، لكن ليس جميعهم يصلون إلى نفس مستوى الأداء السابق. الأمر يعتمد على مهارة الطبيب والالتزام بالتأهيل والعلاج بعد الجراحة.
عادة بين 8 و 9 أشهر، لكن بعض الحالات تحتاج وقتًا أطول للوصول إلى اللياقة والقوة المطلوبة.
نعم. تقوية العضلات المحيطة بالركبة، تحسين تقنيات الهبوط والتغيير المفاجئ في الاتجاه، والحركات التمرينية التي تحسن التوازن تساعد بشكل كبير في الوقاية.
نعم، العودة قبل انتهاء التأهيل يرفع من خطر إعادة قطع الرباط الصليبي أو إصابات إضافية.