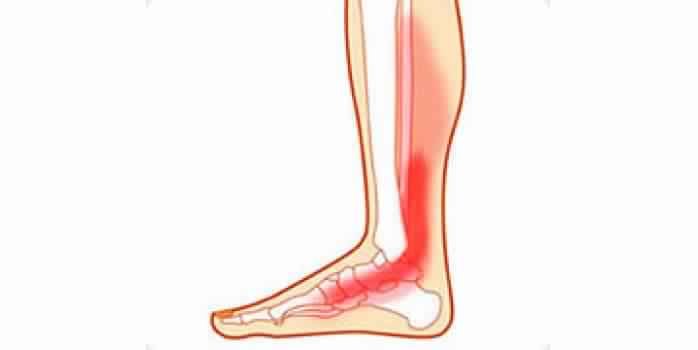
قصور الوتر الظنبوبي الخلفي (“Posterior tibial tendon dysfunction “PTTD) هو أحد أكثر مشكلات القدم والكاحل شيوعًا. ويظهر هذا الخلل أو القصور عند التهاب أو تمزق الوتر الظنبوبي الخلفي . نتيجة لذلك, قد لا يتمكن الوتر من توفير الدعم والثبات اللازمين لقوس القدم مما يؤدي إلى ظهور مشكلة أخرى وهي تسطح القدم المكتسب.
ولقصور الوتر الظنبوبي الخلفي مسمى آخر بالإنجليزية هو (“Posterior tibial tendon insufficiency “PTTI). وفيما يلي نلقي الضوء على وظيفة الوتر الظنبوبي الخلفي وأسباب قصوره وكيفية علاجه.
نظرة عامة
يمتد الوتر الظنبوبي الخلفي من طرف العضلة الظنبوبية الخلفية إلى باطن القدم. وتقع العضلة الظنبوبية الخلفية بين عظمتي الظنبوب (القصبة) والشظية في الجانب السفلي الخلفي من الساق وتمتد للأسفل لتتصل بعظام كل من الكاحل والقدم. وتعمل هذه العضلة على استقرار وثبات الساقين أثناء الحركة, كما تقوم بدعم قوس القدم.
يصل الوتر الظنبوبي الخلفي بين عظام القدم والكاحل والعضلة الظنبوبية الخلفية التي يمتد من طرفها, متخذًا مساره خلف عظمة الكعب الإنسي مارًا بباطن القدم ليصل إلى العظمة الزورقية ويربط بينها وبين العضلة الظنبوبية الخلفية. والعظمة الزورقية هي إحدى مكونات قسم العظام البعيدة في القدم وهي مُكَوِن هيكلي رئيسي في بنية قوس القدم الطولي الإنسي.
القوس الطولي الإنسي
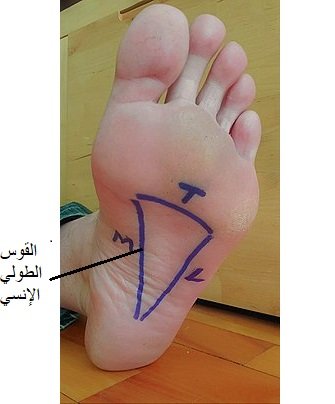
يتكون القوس الطولي الإنسي (Medial Longitudinal Arch) من عظمة الكعب وعظمة الكاحل والعظام الإسفينية الثلاثة والعظمة الزورقية والعظام المشطية الثلاثة الأولى. ويمتد على جانب القدم الإنسي (الداخلي) ويلامس هذا القوس الأرض عند الكعب, ثم ترتفع القدم عن مستوى الأرض من الجهة الداخلية مُشكلةً ما يُعرف باسم قوس القدم, ثم يعود ويلامس الأرض عند رأس مشط القدم. واختفاء هذا القوس عند الأطفال يؤدي للإصابة بتسطح القدم (الفلات فوت) وإصابته عند البالغين بسبب قصور الوتر الظنبوبي الخلفي أو لأسباب أخرى يؤدي إلى للإصابة بتسطح القدم المكتسب.
يعمل الوتر الظنبوبي الخلفي كأحد الهياكل الرئيسية الداعمة لقوس القدم. أحيانًا يصاب هذا الوتر بالتمدد والالتهاب, وتؤدي هذه التغيرات في الوتر الظنبوبي الخلفي إلى إعاقة تأدية الوتر لوظيفته التي تتمثل في دعم قوس القدم وثباته أثناء المشي, مما يتسبب في ارتخاء قوس القدم والإصابة بالفلات فوت. وتسمى هذه الحالة قصور الوتر الظنبوبي الخلفي أو تسطح القدم المكتسب عند البالغين وهي تسمية شائعة لكونها أحد الأسباب الرئيسية في الإصابة المكتسبة لتسطح القدم عند الكبار. وبالرغم من أن هذه الحالة تظهر في قدم واحدة, إلا أن بعض الأشخاص يصابون بتسطح القدم المكتسب في كلتا القدمين. تتطور الإصابة بقصور الوتر الظنبوبي الخلفي بمرور الوقت وتزداد الحالة سوءًا خاصًة إذا لم يتم البدء في علاجها مبكرًا.
أسباب قصور الوتر الظنبوبي الخلفي
تتعدد أسباب الإصابة بقصور الوتر الظنبوبي الخلفي, وأشهرها التهاب الوتر المتكرر والذي قد يبدأ بالتهاب غمد الوتر (tendon sheath). وغمد الوتر هو طبقة حامية من أنسجة لينه تغطي الأوتار, تُنتج هذه الطبقة سائل زلالي يحافظ على ليونة الأوتار والتي تتكون بدورها من نسيج ليفي يربط بين العضلات والعظام. كذلك قد تنتج الإصابة عن:
- إصابة بالغة مباشرة كتلك التي تحدث جراء التعرض للسقوط أو التعرض لحادث مروري.
- في أغلب الأحيان تتطور الإصابة بقصور الوتر الظنبوبي الخلفي تدريجيًا, فالإصابات الصغيرة المتعددة في الوتر وعدم تغذيته بالدم الكافي يؤديا على المدى البعيد إلى تليف الوتر.
- التواء الكاحل
- كسر الكاحل
- الإجهاد الشديد والمستمر المصاحب لبعض الألعاب الرياضية التي تُشكل ضغطًا كبيرًا على الكاحل والقدم مثل تسلق الدرج وكرة القدم والتنس وكرة السلة والتزلج على الجليد والجري, قد يؤدي هذا الإجهاد المستمر إلى التهاب وتمزق الوتر الظنبوبي الخلفي.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
عوامل تزيد من فرص الإصابة:
- البدانة
- مرض السكري
- ارتفاع ضغط الدم
- التقدم في العمر
- أحد أنواع التهاب المفاصل الروماتويدي والمسمى باضطراب الالتهاب سلبي المصل (seronegative inflammatory disorders).
- استخدام حقن الكورتيزون في المنطقة المحيطة بالوتر.
- النساء فوق عمر الأربعين أكثر عرضة للإصابة بقصور الوتر الظنبوبي الخلفي.
- الاصابة بالتهاب المفاصل.
- النقرس.
- الإصابة بتسطح القدم (الفلات فوت). فمن الجدير بالذكر أن العلاقة بين التهاب الوتر الظنبوبي الخلفي والفلات فوت معقدة وتبادلية. فقد أظهرت الدراسات أن الكثير من المصابين بقصور الوتر الظنبوبي الخلفي لديهم تسطح في القدم سابق على إصابتهم بقصور الوتر. خاصًة إذا صاحب تسطح القدم زيادة في الوزن وفرط في استخدام وتحريك القدمين مع عدم استخدام أحذية داعمة لقوس القدم, هذه العوامل مجتمعه قد تكون سببًا في الإصابة بقصور الوتر.
أعراض الإصابة بقصور الوتر الظنبوبي الخلفي
تختلف الأعراض حسب درجة قصور الوتر ولكن بشكل عام تشتمل على:
- الشعور بالألم داخل القدم والكاحل وقد يصاحبه تورم في المنطقة الخارجية.
- تزايد الشعور بالألم عند ممارسة بعض الأنشطة التي تطلب جهدًا كبيرًا مثل الجري. وقد يواجه بعض المرضى مشكلات عند المشي أو عند الوقوف لفترات طويلة.
- الشعور بالألم على السطح الخارجي للكاحل. عندما تنهار القدم, قد تتحرك عظمة الكعب وتتجه للخارج متخذًة وضعًا جديدًا يُشكل ضغطًا على عظمة الكاحل, مما يتسبب في الشعور بألم مشابه لألم التهاب المفاصل في الجزء الخلفي من القدم.
- تغير في شكل القدم: مع تطور الحالة قد يلاحظ المريض بداية تسطح إحدى القدمين أو كلاهما ويزداد التسطح بمرور الوقت.
- من الأعراض التي تظهر مع تطور المرض, اتجاه مشط وأصابع القدم للخارج بينما يلتف الكاحل نحو الداخل.
- عدم القدرة على الوقوف على أطراف الأصابع.
التشخيص
يسأل الطبيب عن التاريخ المرضي للشخص المصاب وعن الأعراض التي يعاني منها ثم يقوم بالفحص الفيزيائي للتأكد من وجود بعض العلامات الدالة على قصور الوتر الظنبوبي الخلفي مثل:
- تورم بطول الوتر من أسفل الساق حتى القدم ومرورًا بالكاحل.
- تغير في شكل القدم, مثل اتجاه الكعب للخارج أو سقوط قوس القدم.
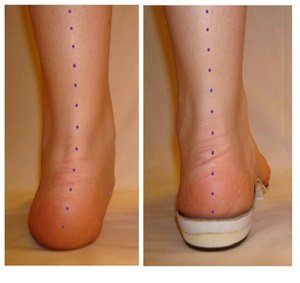
- رؤية أصابع القدم عند النظر للكعب من الخلف. في القدم السليمة لا يظهر سوى إصبع القدم الصغير وجزء من الإصبع الرابع عند النظر للقدم من الخلف, في حالة الإصابة بتشوه تسطح القدم يمكننا رؤية معظم الأصابع وربما جميعها من الخلف.
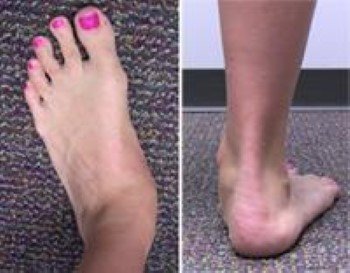
يمكن رؤية معظم أصابع القدم من الخلف.
- يقوم الطبيب باختبار الوقوف على ساق واحده ورفع القدم للوقوف على أطراف الأصابع. هذا الاختبار يتطلب تأديته سلامة الوتر الظنبوبي الخلفي, إذا لم يستطيع المريض أداء هذا الاختبار فقد يكون المريض مصاب بقصور الوتر الظنبوبي الخلفي.
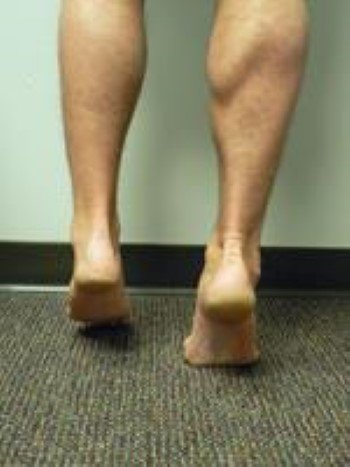
- يختبر الطبيب مرونة القدم ومدى مجال حركتها على الجانبين وذلك لتحديد الخطة العلاجية التي تختلف حسب مرونة القدم أو محدودية حركتها أو انعدامها.
- يقوم الطبيب باختبار مجال حركة الكاحل, فحركته لأعلى ولأسفل قد تتأثر بتسطح القدم. وترتبط محدودية الحركة في الكاحل أيضًا بتيبس عضلة الساق.
يطلب الطبيب إجراء أحد أنواع الأشعة التصويرية مثل:
الأشعة السينية: توفر أشعة إكس صور دقيقة للأعضاء كثيفة البنية مثل العظام, مما يتيح للطبيب معرفة ما إذا كانت الحالة تتطلب إجراء جراحي يخص العظام أم لا.
أشعة الرنين المغناطيسي: لتصوير الأنسجة اللينة مثل العضلات والأوتار لتبيان الأنسجة المصابة.
الأشعة المقطعية: وهي صور أكثر تفصيلًا من الأشعة السينية وتصور قطاعات عرضية للقدم والكاحل. ونظرًا لتشابه أعراض قصور الوتر الظنبوبي الخلفي مع أعراض التهاب المفاصل في الجزء الخلفي للقدم, فإن هذه الصور التشخيصية تقدم تشخيصًا قاطعًا للمرض.
الأشعة الفوق صوتية: تُقدم هذه الأشعة صورًا للعظام والأنسجة تساعد على تشخيص متلازمة قصور الوتر الظنبوبي الخلفي.
هذه الوسائل التشخيصية تساعد في معرفة الحالة التي يعانيها المريض واستبعاد أية حالات مرضية تتشابه أعراضها مع قصور الوتر الظنبوبي الخلفي, وكذلك تحديد المرحلة التي وصل إليها قصور الوتر.
مراحل قصور الوتر الظنبوبي الخلفي
تُصَنَف حالة قصور الوتر الظنبوبي الخلفي لأربع مراحل. تتطور وتزداد الأعراض والتشوهات في القدم خلالها بالتدريج مع مرور الوقت وعدم تلقي العلاج.
المرحلة الأولى
- تمدد الوتر الظنبوبي الخلفي.
- ألم في مشط القدم خاصًة أثناء المشي.
- تورم على جانبي الوتر.
- توفر القدرة على الوقوف على أصابع القدم.
- عادًة يتم العلاج في هذه المرحلة بالنعال والحشوات الداخلية وجلسات العلاج الطبيعي.

المرحلة الثانية
- تمزق جزئي في الوتر.
- ألم وتورم أكثر حدة من مثيله في الدرجة الأولى.
- ظهور تسطح في القدم.
- عدم القدرة على الوقوف على أصابع القدم.
- يضاف إلى خطة علاج الدرجة الأولى إمكانية اجراء جراحة لإعادة بناء الوتر.
المرحلة الثالثة
- ازدياد الألم والالتهاب والتورم.
- إلى جانب الأعراض السابقة يظهر التهاب في مفصل الكاحل السفلي (تحت القنزعي) يؤدي إلى خشونة مفصل الكاحل.
- تٌستخدم الحشوات والجبائر الطبية في العلاج.
- قد يكون من الضروري في هذه المرحلة إجراء جراحة لدمج عظام القدم الخلفية.
المرحلة الرابعة
إلى جانب الأعراض السابق ذكرها في المراحل الثلاثة الأولى, يصاحب قصور الوتر الظنبوبي في هذه المرحلةتشوهات في القدم والكاحل, وقد يظهر واحدة أو أكثر من هذه التشوهات:
- ألم وتيبس في مفصل الكاحل.
- تسطح القدم.
- انحراف الكعب للداخل أو للخارج.
- انحراف أصابع القدم للخارج أو للداخل.
- انحراف إبهام القدم.
العلاج
يتم تحديد الخطة العلاجية حسب مرحلة القصور التي شخصها الطبيب. وفي أغلب الأحيان يشعر المريض بتحسن بعد بدء العلاج التحفظي بثلاثة أشهر حتى عند البدء في العلاج في المراحل المبكرة. وليس من الشائع استمرار الألم لأكثر من ستة أشهر بعد بدء العلاج حينها يلجأ الطبيب لخيار العلاج الجراحي.
العلاج التحفظي
ويشتمل على؛
- الراحة: يجب التوقف عن الأنشطة الرياضية التي ترهق الوتر الظنبوبي الخلفي وتُزيد الشعور بالألم, ويمكن ممارسة أنشطة رياضية أخرى مثل السباحة وركوب الدراجة الثابتة. في بعض الأحيان يمثل مجرد المشي يمثل ضغطًا على الوتر, مما يجعل اللجوء للراحة وسيلة ضعيفة لعلاج قصور الوتر الظنبوبي الخلفي.
- كمادات الثلج: وضع كمادات الثلج على موضع الألم والتورم لمدة 20 دقيقة ثلاث أو أربع مرات يوميًا لتقليل التورم. وضع كمادات الثلج على الوتر بعد ممارسة التمرينات الرياضية يساعد على تخفيف الالتهاب حول الوتر.
- مضادات الالتهاب اللاستيرويدية: أدوية مثل الأيبوبروفين ونابروكسين تقلل من الالتهاب. تناول هذه الأدوية قبل ممارسة الأنشطة الرياضية تقلل الالتهاب حول الوتر.
- تجبيس الساق: وضع جبيرة جبسية لضمان عدم تحريك الكاحل والقدم لمدة 6 أو 7 أسابيع مما يسمح للوتر بالراحة وتخفيف التورم. إلا أن الجبيرة تتسبب في ضمور عضلات الساق. ويتم استخدامها فقط في حالة عدم جدوى وسائل العلاج التحفظي الأخرى.
- أجهزة تقويم العظام مثل النعال والحشوات الداخلية ودعامة القدم والكاحل: يمكن مساعدة المرضى في المرحلة الأولى من قصور الوتر بارتداء نعال وحشوات طبية يتم وضعها بداخل الأحذية. ودعامات القدم والكاحل التي يتم ارتدائها لدعم قوس القدم ومفصل الكاحل وتساعد هذه الدعامات في حالة القصور البسيط إلى المتوسط.
- العلاج الطبيعي: يعمل العلاج الطبيعي على تقوية الوتر الظنبوبي الخلفي ويساعد المرضى في حالة القصور البسيط إلى المتوسط.
- حقن الكورتيزون لا ينصح بها. فبالرغم من أن الكورتيزون مضاد قوي للالتهاب إلا أن في استخدامه مخاطرة وذلك بسبب إمكانية تعرض الوتر للتمزق والقطع الكلي.
العلاج الجراحي
إذا لم يتحسن الألم بعد مرور ستة أشهر من بدء العلاج التحفظي, قد يلجأ الأطباء للعلاج الجراحي. ويعتمد نوع الجراحة على حالة الوتر ومدى التلف الذي لحق بالوتر ومكان الإصابة. جراحة إعادة بناء الوتر الظنبوبي الخلفي يمكن أن تكون في غاية التعقيد وقد يتم استخدام أكثر تكنيك في الجراحة الواحدة, وفيما يلي نذكر العمليات الأكثر استخدامًا:
جراحة إطالة عضلة الساق أو إطالة وتر أخيل:
هذه الجراحة مفيدة للمرضى الذين لديهم قدرة محدودة على تحريك الكاحل لأعلى, وتعمل على منع عودة تسطح القدم مرة أخرى. ولكنها تتسبب في بعض الضعف أثناء صعود السلالم ومن آثارها الجانبية الأخرى احتمالية ضعف أو تلف الأعصاب المحيطة بمكان الجراحة.
جراحة تنظيف الوتر:
وهي عبارة عن استئصال الغشاء السينوفي (السائل الزلالي) المحيط بالوتر, وتجرى هذه الجراحة في حالة قصور الوتر الظنبوبي الخلفي البسيط وعدم تغير شكل القدم ولكن يوجد ألم والتهاب وتورم بالوتر. يؤخذ على هذه الجراحة إمكانية عودة الألم واستمرار تدهور حالة الوتر.
جراحة نقل الوتر:
وتُجرى هذه الجراحة في حالة الفلات فوت المرن (ينقسم الفلات فوت لنوعين, مرن وصلب) لإعادة وظيفة الوتر الظنبوبي الخلفي التالف, حيث يتم إزالة الوتر التالف واستبداله بوتر آخر من داخل القدم. أو, يتم ربط الوتر المنقول من القدم بالوتر الظنبوبي الخلفي في حالة عدم تعرضه للتلف التام (وعدم إزالته).
يوجد وترين بالقدم يمكن نقل أحدهما كبديل للوتر الظنبوبي الخلفي التالف, أحدهما يساعد إبهام القدم على الحركة لأسفل, والآخر يساعد أصابع القدم الصغرى على الحركة لأسفل. بعد جراحة نقل الوتر ستحتفظ الأصابع بقدرتها على الحركة ولم يلاحظ معظم المرضى تغيرًا في طريقة المشي بعد الجراحة. ولكن على الرغم من أن الوتر المنقول يمثل بديلًا عن الوتر التالف, إلا أن القدم ما تزال غير طبيعية. فقد لا يتمكن البعض من الجري أو العودة لممارسة الألعاب الرياضية التنافسية التي اعتادوا ممارستها قبل الإصابة بقصور الوتر الظنبوبي الخلفي والذي منعهم من ممارسة هذه الأنشطة بسبب الألم وتلف الوتر.
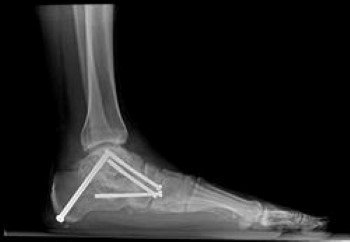
فغر العظم ( نقل وقطع العظم ):
يمكن لهذه الجراحة تغيير شكل القدم المسطحة المرنة وإعادة تشكيل قوس القدم بشكل طبيعي. تحتاج الجراحة لقطع جزء أو جزئين من عظام الكعب. وإذا ما كانت القدم شديدة التسطح فقد تستدعي الحالة أخد جزء من العظام (تطعيم أو ترقيع العظام), حيث يقوم الطبيب بأخذ جزء من عظام المشط أو دمج بعضها ببعض وذلك للمساعدة في دعم قوس القدم ومنع عودة الفلات فوت من الظهور مرة أخرى, ويتم استخدام شرائح معدنية ومسامير لتثبيت العظام أثناء فترة التئامها. هذا الإجراء الجراحي سوف يزيد من طول عظام القدم.
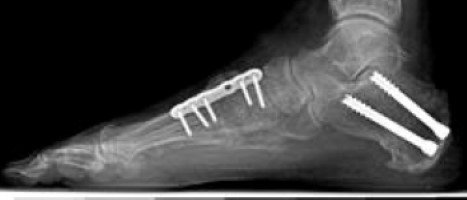
دمج العظام:
في حالة الفلات فوت الصلب أو في حالة وجود التهاب في المفاصل بالقدم الخلفية, لن تكون القدم مرنة بما يكفي لعلاجها بنقل الوتر أو فغر العظام. تستخدم جراحة دمج العظام لإعادة التناسق في القدم وتقريبها من الشكل الطبيعي وإزالة التهاب المفاصل, كما تتضمن الجراحة إزالة بقايا غضروف المفصل. مع الوقت, يقوم الجسم بلصق عظام المفصل لتصبح عظمة واحده كبيرة بدون مفصل, مما يستبعد الشعور بألم في المفصل. وتٌستخدم الشرائح والمسامير لتثبيت العظام حتى تمام الشفاء. يشهد المرضى بعد إجراء الجراحة تحسنًا في المشي ولكنهم يفقدون القدرة على تحريك القدم جانبيًا للخارج والداخل, ولا تتأثر الحركة لأعلى ولأسفل بدرجة كبيرة. ويختفي الألم في الجانب الخارجي للكاحل بسبب التناسق الدائم في العظام الذي نتج عن الجراحة. أحيانًا يفشل الجسم في لصق العظام ببعضها وهذا يحتاج لإجراء جراحة أخرى.
يحصل معظم المرضى على نتائج مُرضية بعد الجراحة والاستشفاء التام منها. العوامل الرئيسية التي تحدد درجة نجاح الجراحة هي مدى تقدم درجة تسطح القدم ومدى محدودية حركتها, فكلما ازدادت الحالة سوءًا كلما طالت مدة الاستشفاء من الجراحة وقلت فرصة عودة المريض لممارسة الأنشطة الرياضية. قد لا يشعر العديد من المرضى بتحسن كبير قبل مرور 12 شهر من إجراء الجراحة.
مضاعفات العلاج الجراحي
كغيرها من العمليات الجراحية يوجد عدة مضاعفات عامة محتملة الحدوث تخص التخدير أو تلوث الجرح أو حدوث جلطات, وهذه المشكلات يقوم الأطباء بتلافيها قدر الإمكان. أما المضاعفات الخاصة بهذه الجراحات فتتمثل في عدم التئام العظام وفشل الجسم في استكمال عملية لصق (دمج) العظام ببعضها البعض.
مضاعفات إهمال علاج قصور الوتر الظنبوبي الخلفي
يؤدي إهمال العلاج إلى حدوث تشوهات عده في القدم قد يعاني المريض إحداها وقد يجتمع لديه أكثر من تشوه بالقدم:
- تسطح القدم المكتسب.
- التهاب اللفافة الأخمصية.
- انحراف إبهام القدم ويحدث نتيجة الضغط على مشط القدم لتفادي الألم الشديد أثناء المشي.
- اتجاه أصابع القدم نحو الداخل والخارج.
- انحراف الكاحل نحو الداخل.
- انحراف مؤخرة القدم للخارج أو للداخل.
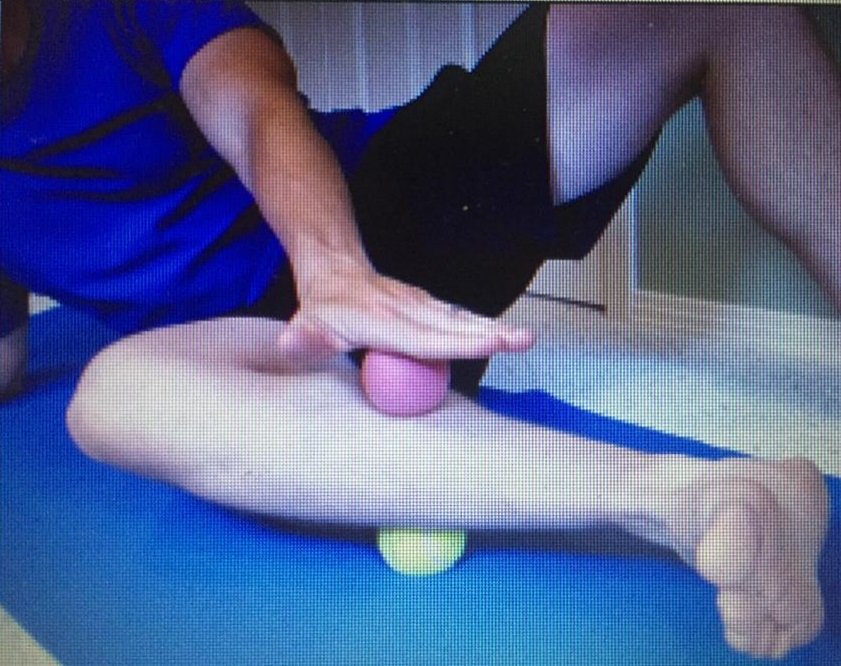
تمرينات لتقوية الوتر الظنبوبي الخلفي
يمكن علاج قصور الوتر الظنبوبي الخلفي في مراحله المبكرة بالتمرينات الرياضية مع الالتزام بباقي خطة العلاج المُوصى بها من قِبَل الطبيب. هذه التمارين تقوي الوتر وتمنحه المرونة المطلوبة للقيام بوظيفته, إلى جانب تخفيف الضغط عنه وذلك بتقوية العضلات المجاورة له. وإليكم بعض هذه التمرينات:
- تمرين تقوية عضلة الساق: يقوم المصاب بالارتكاز على الحائط بكلتا يديه مع مدهما وثني أحد الركبتين والرجوع بالساق الأخرى للوراء مع فرد الركبة لمدة 30 ثانية ثم يقوم بتبديل الساق.

- تمرين الكرة: تمرير كره تنس تحت القدم للتخفيف من ألم قوس القدم وتقويته في ذات الوقت.
- تمرين باستخدام كرتين: يجلس المصاب على الأرض واضعًا كرة تحت الجانب الخارجي للساق والضغط عليها باتجاه الأرض, ويضع كرة فوق الجانب الداخلي للساق ويضغط عليها بمحاذاة الكرة الأخرى مع تحريكهما برفق على مكان الألم لمدة 1-2 دقيقة ثم تطبيق التمرين على الساق الأخرى.
- تمرين المشي على أطراف الأصابع: ويمكن ممارسته على مدار اليوم حسب قدرة المصاب.
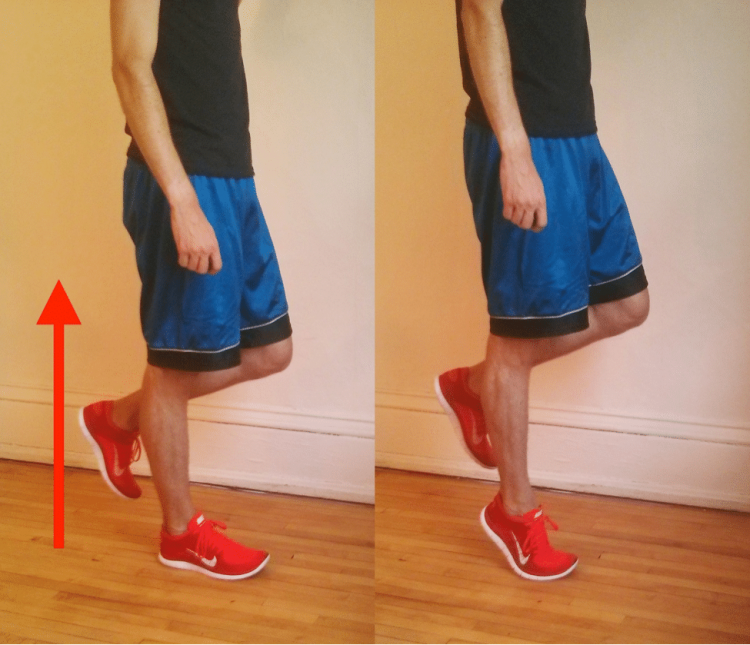
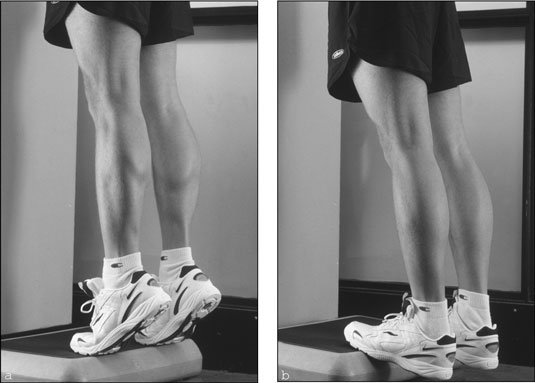
- تمارين رفع الكعب: يقف المصاب مع رفع ساق والوقوف على الأخرى ثم يقوم برفع الكعب ويقف على مشط القدم. تمرين آخر وهو وضع لوح مرتفع عن الأرض والوقوف عليه بأصابع القدم ورفع الكعب لأعلى ثم الإبقاء على مشط القدم على اللوح والنزول بالكعب لأسفل دون أن يلامس الأرض.
- تمرين المنشفة: يقوم المصاب بمحاولة لملمة منشفة أو قطعة قماش من الأرض باستخدام أصابع القدم.
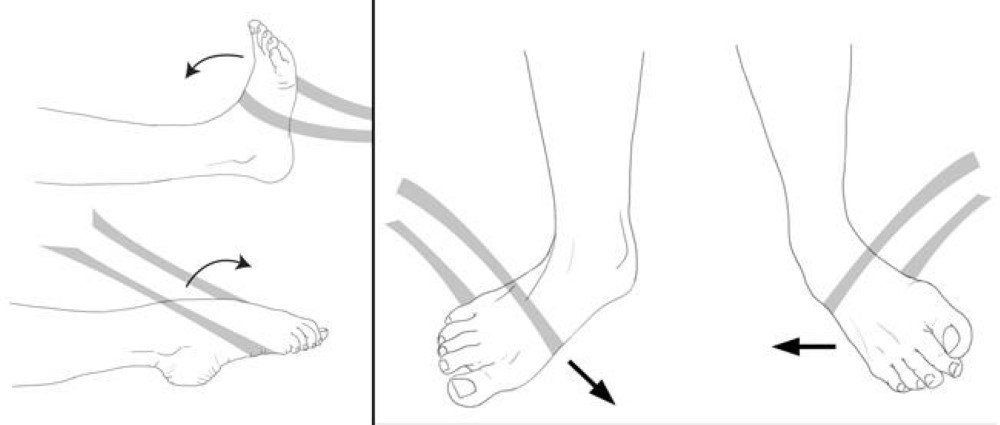
- تمرين شد القدم برباط مطاطي: يقوم المصاب بوضع رباط مطاطي حول القدم وجذبها باليد بيمنا تقوم القدم بمقاومة الجذب والتحرك في الإتجاة المعاكس.
أسئلة متكررة عن قصور الوتر الظنبوبي الخلفي
علاج قصور الوتر الظنبوبي الخلفي معقد وينقسم لقسمين؛ العلاج التحفظي ويشتمل على تناول مضادات الالتهاب ووضع كمادات الثلج وارتداء النعال والجبائر الطبية . وفي حالة عدم نجاح العلاج التحفظي, ينتقل الأطباء لخيار العلاج الجراحي الذي تتعدد أنواعه حسب حالة الوتر ومدى الضرر الذي لحق به وكذلك درجة تسطح القدم ونوعه (مرن أو صلب).
نعم, فالتمرينات الرياضية التي يوصي بها الطبيب والسابق ذكرها في المقال تُعد إحدى وسائل العلاج في المراحل المبكرة كما أنها ضرورية لمرحلة التأهيل بعد الجراحة.
الألم المستمر أثناء المشي والحد من الحركة وتشوهات القدم المختلفة هي أهم مضاعفات قصور الوتر الظنبوبي الخلفي.
https://www.ncbi.nlm.nih.gov/books/NBK542160/
https://www.orthobullets.com/foot-and-ankle/7020/posterior-tibial-tendon-insufficiency-ptti
https://orthoinfo.aaos.org/en/diseases–conditions/posterior-tibial-tendon-dysfunction/