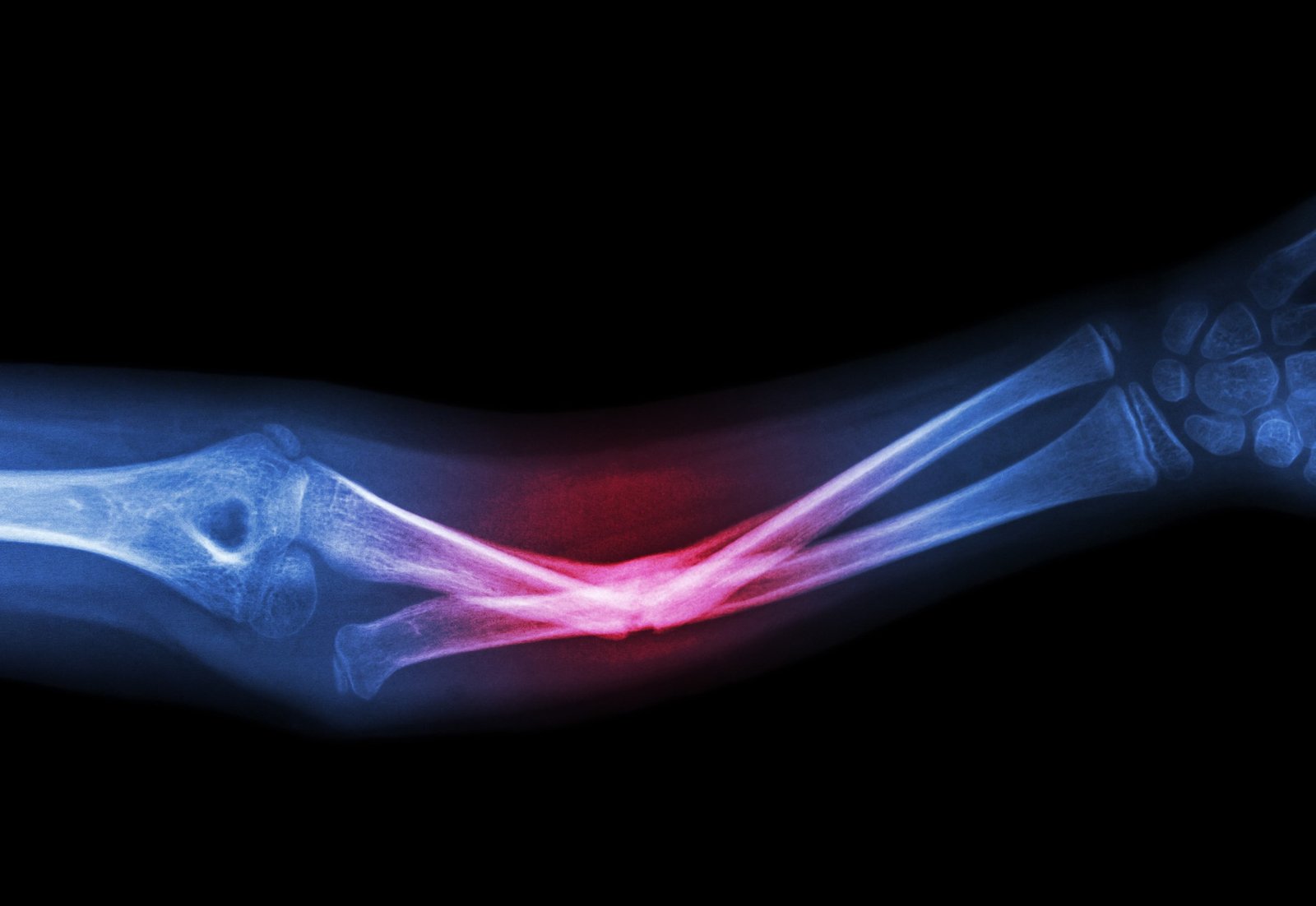
يتعرض الكثير من الأشخاص للإصابة بكسور العظام. ويُعد تأخر التئام كسور العظام (Delayed Union) وكذلك عدم التئام العظام (Nonunion ) وأيضًا التئامها بشكل خاطئ (Malunion fractures) من المضاعفات التي قد يتعرض لها الشخص المصاب بالكسور. وأسباب عدم التئام العظام متعددة، وهذه الأسباب المؤدية إلى صعوبة التئام كسور العظام يمكن تلافيها في كثير من الأحيان كما سنرى في ها المقال
يؤدي التعرض للكسور إلى تعطيل حياة المصاب اليومية أو على الأقل عدم قدرته على ممارسة مهامه اليومية بشكل طبيعي. ويعتبر علاج كسور العظام بشكل سليم أمرًا هامًا لضمان سلامة الهيكل العظمي للإنسان وبالتالي ضمان عمله بكفاءة.
حيث لا تقتصر أهمية الهيكل العظمي على التحكم في حركة الإنسان فهو أيضًا يقوم بحماية الأجهزة الداخلية، حيث يقوم بحماية الجهاز العصبي، الجهاز التنفسي والجهاز الهضمي، كذلك يقوم بحماية الدماغ والنخاع الشوكي. لذا، من الطبيعي سعي كلًا من المريض والطبيب لتطبيق طرق تسريع التئام الكسور.
ويتكون الهيكل العظمي من العمود الفقري والقفص الصدري والحوض وعظام الأطراف وهي الأكثر تعرضًا للكسور.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
المدة الزمنية المتوقعة لإلتئام كسور العظام.
عادةً ما تلتئم العظام فى البالغين خلال ثلاثة أشهر ( يختلف الأمر قليلًا في حالات كسور العظام في الأطفال) وذلك في العظام الكبيرة مثل كسور عظمة الساق وكسور عظمة الفخذ، أما العظام الصغيرة فتحتاج حوالي شهر ونصف فقط.
وقد تطول فترة التعافي إلى 6 أشهر، وذلك حسب حالة الكسر والحالة الصحية العامة وعمر الشخص المصاب. وكذلك حسب نوع الكسر فعلى سبيل المثال، الكسر المائل أو الحلزوني يلتئم بسرعة أكبر من الكسر المستعرض، كما أن الكسور القريبة من أطراف العظام تكون سريعة الالتئام، مقارنةً بالكسور الموجودة فى منتصفها.
وهناك مواضع معينة تكون الكسور فيها ضعيفة الالتئام (الجبر) مثل كسر عنق عظمة الفخذ وكسر العظمة الزورقية بالرسغ على سبيل المثال.
في أغلب الأحوال، يتم التعافي من كسور العظام وتلتأم فى الوقت المتوقع دون مشاكل إذا تم تجبيس (تجبير) الكسور بصورة صحيحة، وإعادة العظام (رد العظام) لمكانها الطبيعي. ولكن أحيانًا، بعض الكسور قد تحتاج الى تثبيتها جراحيا بواسطة شرائح أو مسامير أو مثبتات خارجية.
عادةً، يحدث التئام العظام بدون حدوث تعقيدات. ولكن في بعض الأحيان، قد تحدث مضاعفات لهذه الكسور، مثل تأخر أو عدم التئام العظام أو التئامها بشكل خاطئ.
كيفية التئام كسور العظام.
عند تعرض العظام للكسر، يحدث نزف وتجمع دموي فى موضع الكسر ثم يبدأ الجسم مباشرة بعد بالعمل على إصلاح العظام المصابة. حيث تتكون جلطات دموية في مكان الكسر فتقوم بسد الأوعية الدموية التى تنزف.
المرحلة التالية هي تكوين الجسم لنسيج لين (callus) أساسه الكولاجين حول منطقة الكسر، بعد ذلك يتكون النسيج العظمي الصلب لتشكيل عظام جديدة. ثم تبدأ المرحلة النهائية وهي إعادة تشكيل العظام في منطقة الكسر حتى يتم الالتئام تمامًا وتعود العظام إلى شكلها الأصلي.

أنواع كسور العظام
- الكسر البسيط أو المغلق، أي كسر العظم إلى قطعتين بدون جرح خارجي.
- الكسر المفتوح، وهو الكسر الذي يصاحبه جرح في سطح الجلد متصل بموضع الكسر.
- أما الكسر المركب، فهو يصاحب هذا الكسر اصابة الأعضاء الداخلية التي يحميها الهيكل العظمي، مثل الرئة أو الكبد.
- الكسر المفتت، وهو تهشم جزء من العظام التي تعرضت للكسر وانقسامها لأكثر من 3 قطع.
- كسر الغصن الصغير، وهو الكسر الذي يصيب عظام الأطفال اللينة ويتم التئامه سريعاً.
- وعن الكسر الحلزوني. يحدث هذا النوع من الكسور عند تعرض العظام لقوة دورانية أكبر من قدرتها على التحمل فينكسر جزء من العظمه بينما يبقى جزء آخر في مكانه ويلتف الكسر بشكل حلزوني حول العظمة.
في بعض الحالات، قد لا تلتأم العظام أو يتأخر التئامها رغم أن المصاب قد حصل على الرعاية الطبية اللازمة، سواء عن طريق الجراحة أو الطرق الغير جراحية مثل الجبس.
العوامل التى تؤثر فى شروخ وكسور العظام:
العوامل العامة
- العمر: يشفي الأطفال بسرعة أكبر من البالغين. ومن النادر للغاية الا يحدث التئام فى عظام الأطفال ولكن يقل احتمال الشفاء مع تقدم العمر.
- التغذية: سوء التغذية و / أو نقص الفيتامينات يؤثر سلبًا على الشفاء.
- زيادة الوزن تزيد من وقت شفاء الكسر
- الصحة العامة: الأمراض المزمنة تقلل من جبر الكسور مثل داء السكري وفقر الدم (الانيميا) والعدوى الجهازية.
- تصلب الشرايين المعمم: يقلل التئام كسر أو شرخ العظام
- الأدوية: الأدوية المضادة للالتهابات غير الستيرويدية (على سبيل المثال الإيبوبروفين) قد تسبب بطء الإلتئام
- التدخين: يقلل الشفاء
عوامل موضعية
- شدة الإصابة وفقدان العظام: يكون التئام الكسر بطيئًا مع إصابة الأنسجة الرخوة المحيطة بالكسر و التى تمد العظام بالتغذية الدموية .
- شكل الكسر: الكسور المتفتته يكون التئامها بطيء. كما ان الكسور الحلزونية الشكل أو المائلة تكون أسرع فى الشفاء من الكسور المستعرضة.
- منطقة العظم المصابة: كسور أطراف العظام تلتأم أسرع من كسور منتصف العظمة
- مشاكل العظام الموضعية تقلل فرص حدوث شفاء للكسر مثل وجود التهاب صديدي بالعظام او وجود ورم أو تعرض العظمة للإشعاع
- درجة تثبيت الكسر: وجود حركة زائدة في موقع الكسر يؤخر الشفاء
- قرب طرفي الكسر من بعضهما: فكلما زادت المسافة بين طرفي الكسر كلما كان إلتئام الكسر أصعب.
- اضطراب الأوعية الدموية: يؤخر الشفاء
وفيما يلي نستعرض المضاعفات التي قد تحدث بعد التعرض للكسور العظمية.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
تأخر التئام (جبر) كسور العظام (Delayed Union).
إذا ما استغرق التئام الكسر أكثر من المدة المتوقعة لإلتئامه يتم تشخيص المريض بحالة تأخر التئام الكسور. ويتم التشخيص عن طريق الفحص السريري الذي يقوم به الطبيب والبحث عن علامات عدم التئام العظام، وأيضًا الأشعة التي يطلب إجرائها الطبيب، إذا ما لاحظ عدم إحراز تقدم في شفاء والتئام الكسر بما يوازي المدة التي تستغرقها مراحل تكوين العظام الجديدة والتئامها.
وعادًة ما ينتج تأخر التئام الكسور عن خلل فى احد العوامل التى تؤثر فى التئام الكسور السابق ذكرها.
عدم التئام (جبر) كسور العظام (Nonunion Fracture).

يُعَرَف عدم التئام كسور العظام على أنه فشل في إعادة الاتصال بين طرفي العظام التي تعرضت للكسر بعد مرور 6 – 8 أشهر على الكسر. وهي حالة قليلة الحدوث تمثل نسبة 1% فقط من الكسور.
تحتاج هذه الحالة عادًة للتدخل الجراحي والإنتظار في هذه الحالة لا يفيد فى العلاج. يمر الشخص المصاب حينها بفترة طويلة من العلاج والاستشفاء وقد يحتاج لأكثر من عملية جراحية بعد تمام الشفاء من الجراحة الأولى.
تتم الاستعانة بجلسات العلاج الطبيعي لإعادة تأهيل المريض لاسترجاع حركته الطبيعية وتقوية عضلاته وتدريبه على المشي بصورة طبيعية مرة أخرى.
التئام كسور العظام بشكل خاطئ (Malunion fractures)
إذا تم تثبيت الكسر فى وضع غير سليم تتكَّون الأنسجة العظمية الجديدة، ولكنها لا تتشكل بصورة صحيحة، متسببةً في حدوث تشوه في العظم المصاب بالكسر. قد يؤدي هذا التشوه إلى اعوجاج العظمة والإصابة بتشوه الانحناء الامامي أو الخلفي في الساق، أو اختلاف الطول بين الساقين. وعادةً ما ينتج ذلك عن رد العظام بطريقة خاطئة.
لذلك يجب إجراء أشعة على مكان الكسر بعد التجبيس للتأكد من رد العظام بصورة صحيحة.

أعراض تأخر أو عدم التئام (جبر) كسور العظام.
في حالة تأخر أو عدم التئام العظام، قد يعاني المصاب من الألم المستمر في مكان الإصابة، وذلك بعد الفترة المفترض فيها زوال الألم الأولي للكسر.
كما أن فحص العظمة المصابة يظهر وجود حركة بموضع الكسر عند تحريكه.
تشخيص مشكلات التئام كسور العظام
لتشخيص مشكلات التئام الكسور بأنواعها يلجأ الطبيب إلى الأشعة بجانب الفحص السريري وذلك للحصول على صورة واضحة ومفصلة للعظام والأنسجة المحيطة بها.
يستعين الطبيب حسب حالة المصاب بأشعة إكس (X) أو الأشعة المقطعية (CT scan) أو أشعة الرنين المغناطيسي(MRI). وهذه الأشعات قد تُظهر وجود فجوة بين العظام واستمرار وجودها رغم مرور الوقت اللازم لامتلائها بالأنسجة العظمية الجديدة.
كما تُظهر عدم حدوث تكلس للأنسجة اللينة التي تكونت حول طرفي الكسر أو عدم حدوث تقدم في درجة التكلس قياسًا بمرور الوقت اللازم للتكلس التام.
علاج مشكلات التئام العظام
ينقسم علاج مضاعفات الكسور إلى علاج تحفظي وعلاج جراحي. وفي حالة وجود تلوث بالعظام يجب تنظيفها سواء بالمضادات الحيوية التي يتناولها المريض، أو بالجراحة إذا استلزم الأمر. وذلك لاستئصال الجزء الملوث تمامًا، ثم يقوم الجراح بملء الفجوة الناتجة عن الاستئصال بالعظام الغنية بالخلايا المكونة للعظام.
هذا الإجراء يتم في حالة الفجوات الصغيرة، أما في حالة الفجوات الكبيرة فيقوم الطبيب بعمل كسر فوق أو تحت الكسر الموجود ويقوم بنقل العظام من أعلى إلى أسفل لتحفيز العظام على النمو مع استخدام مثبت خارجي (تقنية اليزاروف).
يحدد الطبيب طريقة العلاج الأكثر فعالية حسب حالة الكسر والحالة الصحية العامة للمريض.
العلاج الجراحي لتأخر وعدم التئام كسور العظام
يلجأ الطبيب للعلاج الجراحي في حالة فشل العلاج التحفظي. وتتعدد الخيارات الجراحية ما بين جراحة ترقيع (تطعيم) العظام، استخدام مثبت داخلي، أو مثبت خارجي للعظام.

ترقيع العظام
يتم في هذه الجراحة استخدام جزء من أحد عظام المريض، مثل؛ عظمة الحوض (ترقيع ذاتي).
أو جزء من عظام شخص آخر وذلك عن طريق (بنك العظام). كذلك يمكن استخدام بدائل مُصَنعه للعظام، ومع الوقت، يقوم الجسم باستبدالها بعظام طبيعية تندمج مع عظام الشخص المصاب.
يحدد الطبيب حسب حالة الشخص المصاب نوع الترقيع العظمي المناسب سواء ترقيع ذاتي أو باستخدام بدائل العظام، أو استخدام كليهما في نفس الوقت، وكذلك اختيار المادة المصنوع منها البدائل العظمية إذا ما تم استخدامها.
المثبت الداخلي.
يعمل المثبت الداخلي على تثبيت العظام التي تعرضت للكسر. حيث يقوم الجراح بتوصيل صفائح معدنية ومسامير بالجزء الخارجي من العظم أو يضع قضيبًا معدنيًا في القناة الداخلية للعظم.
يمكن دمج جراحة المثبت الداخلي مع جراحة ترقيع العظام وذلك للحصول على المزيد من الثبات للعظام.
إذا ظهر عدم التئام كسور العظام بعد إجراء جراحة المثبت الداخلي، حينها سوف يحتاج المريض إلى إجراء جراحة أخرى يستخدم فيها الطبيب مثبت أكثر صلابة وإزالة المثبت القديم.
المثبت الخارجي (اليزاروف).
يقوم المثبت الخارجي بتثبيت العظام المصابة. حيث يقوم الطبيب بتثبيت الجهاز خارج الجسم ووضعه على المكان المصاب. ويتصل الإطار الخارجي بالعظام عن طريق أسلاك أو مسامير معقمه تخترق الجلد والعضلات والعظام، لتتصل مره أخرى بالإطار الخارجي في الجهة المقابلة.
العلاج التحفظي (غير جراحي)
يمكن علاج بعض حالات عدم أو تأخر التئام العظام بالعلاج التحفظي بدون اللجوء للجراحة. وأكثر طرق العلاج التحفظي شيوعًا هي التحفيز الكهربائي لإلتئام كسور العظام (Bone Stimulator). وهو جهاز رقمي صغير يقوم بإيصال الموجات الكهرومغناطيسية التي تحفز العظام على الشفاء، وتساعد في تسريع التئام العظام.
يقوم المريض بوضع الجهاز يوميًا لمدة تتراوح بين 20 دقيقة إلى عدة ساعات في اليوم، ويجب استخدامه يوميًا لضمان الحصول على نتيجة فعالة.
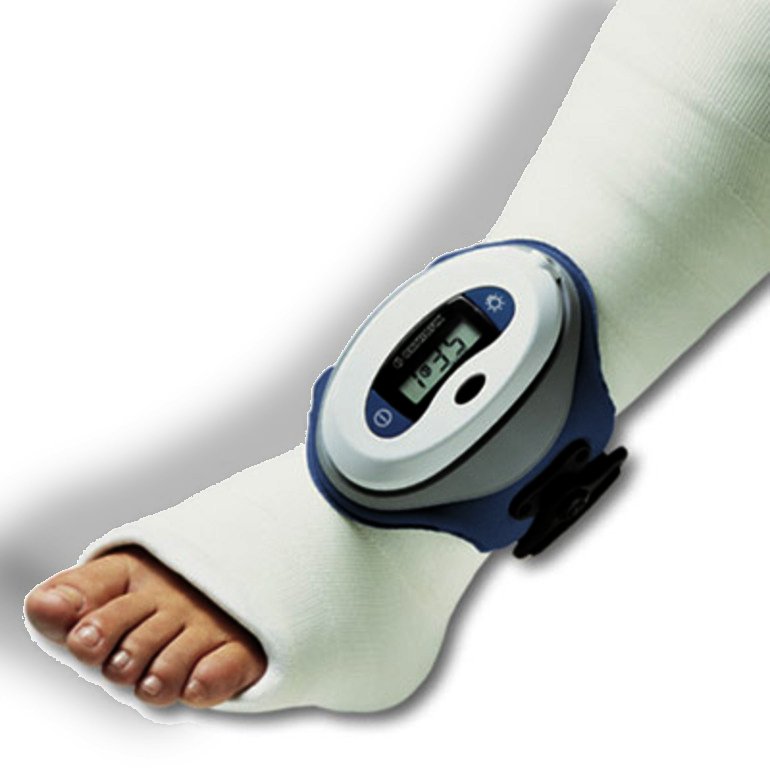
التحفيز الكهربائي لإلتئام كسور العظام.
عوامل تساعد على التئام الكسور.
تنقسم العوامل المساعدة على التئام الكسور لقسمين، عوامل بيولوجية وعوامل ميكانيكية.
العوامل الميكانيكية. وهي تتضمن رد الكسر بطريقة صحيحة، وتثبيت الكسر جيدًا لكي تتمكن العظام من النمو والالتئام جيدًا مع التزام المريض بالراحة وعدم الحركة المفرطة.
العوامل البيولوجية. أهم هذه العوامل هي القضاء على أي تلوث أو التهابات في مكان الكسر.
تتضمن العوامل البيولوجية أيضًا الغذاء الصحي المتوازن. حيث من الضروري للشخص المصاب توظيف الغذاء لعلاج الكسور، فالجسم يحتاج لعناصر غذائية مثل المعادن والبروتينات وتناول فيتامينات تساعد على التئام العظام.
الكالسيوم من العناصر الغذائية الواجب توافرها في الوجبات الغذائية الخاصة بالمصاب بكسور العظام ولكن باعتدال، فالمطلوب هو تناول الجرعة الموصى بها يوميًا فقط.
من العوامل البيولوجية أيضًا تجنب التدخين. فقد أثبتت الدراسات أن المدخنين يحتاجون لوقت أطول بكثير لشفاء الكسور، وذلك لما يسببه التدخين من قلة تدفق الدم للعظام.
إلى جانب الغذاء والتدخين، تُعَد الأدوية المسكنة للألم والمضادة للالتهاب من العوامل البيولوجية التي تتسبب في إبطاء عملية التئام كسور العظام.
فيديو عن تأخر التئام كسور العظام
إليكم الفيديو التالي والذي يشرح فيه الدكتور هشام عبدالباقي استشاري جراحة العظام والمفاصل بجامعة عين شمس الأسباب الهامة وراء تأخر وعدم التئام كسور العظام.
أسئلة شائعة عن تأخر وعدم التئام كسور العظام
يلتئم كسر العظم تمامًا في غضون 6-8 أسابيع في معظم الحالات. ومع ذلك، قد يستغرق الأمر وقتًا أطول لكسر العظام الكبيرة أو المعقدة.
يمر كسر العظم بثلاث مراحل من الإلتئام:
المرحلة الأولى: مرحلة الالتهاب، حيث يتم تنشيط الجهاز المناعي لإزالة الأنسجة التالفة وبدء عملية الشفاء.
المرحلة الثانية: مرحلة التكاثر، حيث يتم إنتاج خلايا جديدة لإصلاح الكسر.
أما في المرحلة الثالثة: فيتم إعادة بناء العظم وتشكيله.
-عدم محاذاة العظام المكسورة بشكل صحيح
-نقص التروية الدموية إلى المنطقة المصابة
-العدوى
-أمراض، مثل هشاشة العظام أو السكري.
إنخفاض الشعور بالألم
انخفاض التورم
القدره على تحريك المنطقة المصابة
ظهور علامات الالتئام على الأشعة السينية
-ألم مستمر أو متزايد في المنطقة المصابة.
-تورم أو احمرار في المنطقة المصابة.
-عدم القدرة على تحريك المنطقة المصابة
-ظهور ندبة أو كتلة في المنطقة المصاب
من المهم اتباع حمية غذائية تحتوي على جميع العناصر الغذائية، ونذكر من الأطعمه الهامه لجبر العظام:
-منتجات الألبان
-الأسماك الدهنية
-الخضروات الورقية الخضراء
-الفواكه المجففة
-المكسرات والبذور