افضل دكتور اصابات ملاعب في مصر 2025
البحث عن افضل دكتور اصابات ملاعب في مصر 2025 يُعد أحد أهم ما يشغل الرياضيين في مصر، وذلك لضمان العلاج السليم والتعافي السريع الذي يضمن لهم العودة للملاعب بأمان ودون خوف من تفاقم أو تكرار الإصابة.
في عالم الطب الرياضي، تعتبر إصابات الملاعب من أكثر الإصابات شيوعًا وتعقيدًا في المفاصل، خاصةً تلك التي تصيب الركبة والفخذ والكاحل.
ومع تزايد عدد ممارسي الرياضة في مصر، يبحث الكثيرون عن افضل دكتور اصابات ملاعب في مصر 2025 لتقديم تشخيص دقيق وعلاج متخصص يعيدهم إلى نشاطهم الرياضي بأمان وكفاءة.
إذا كنت تعاني من ألم أو تمزق في أربطة الركبة أو الكاحل أو مشاكل في مفصل الفخذ بسبب أنشطة رياضية، فأنت تبحث بلا شك عن دكتور إصابات ملاعب متخصص.
ويُعتبر الدكتور هشام عبدالباقي أشطر دكتور إصابات ملاعب في مصر حيث يتمتع بخبرة طويلة في علاج إصابات الركبة والفخذ والكاحل، وخاصة الإصابات الرياضية المعقدة مثل تمزق الرباط الصليبي وإصابات الغضاريف والخلع المفصلي.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
ما هي أهم إصابات الملاعب التي يعالجها د. هشام عبد الباقي؟
يركز د. هشام على علاج إصابات الملاعب الناتجة عن الجهد البدني والصدمات، التي يتعرض لها اللاعبين أثناء ممارسة الرياضة، في الحزء السفلي للجسم.
وازداد البحث عن اصابات الملاعب من قبل عشاق كرة القدم خاصة بعد إصابة نجم الأهلي بالرباط الصليبي لذا، نستعرض معكم أبرز هذه الإصابات وكيفية علاجها:
- تمزق أربطة الكاحل (الالتواءات الشديدة)
- كيفية الإصابة: تحدث نتيجة التواء مفاجئ للكاحل أثناء الجري أو القفز أو تغيير الاتجاه بسرعة.
- الأعراض: ألم حاد في المفصل، تورم، وصعوبة في المشي أو تحميل الوزن.
- العلاج: الراحة مع رفع الطرف المصاب، وضع الكمادات، العلاج الطبيعي، وفي حالات التمزق الكامل قد تتطلب الجراحة لإعادة بناء الأنسجة.
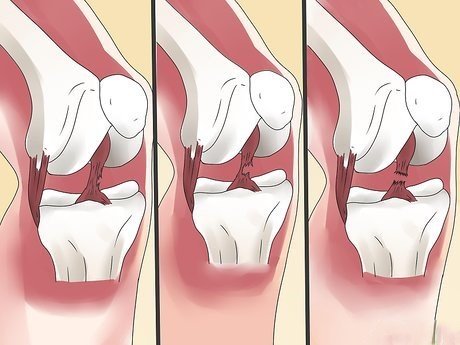
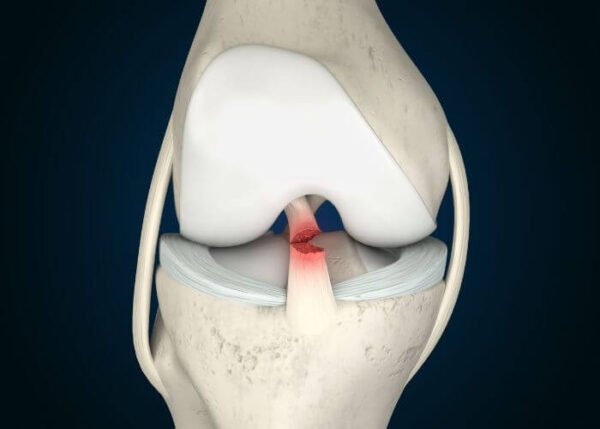
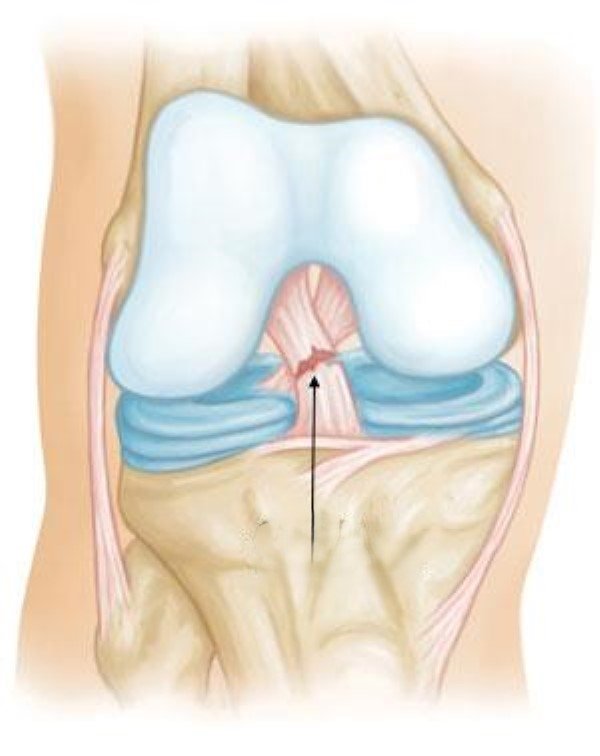
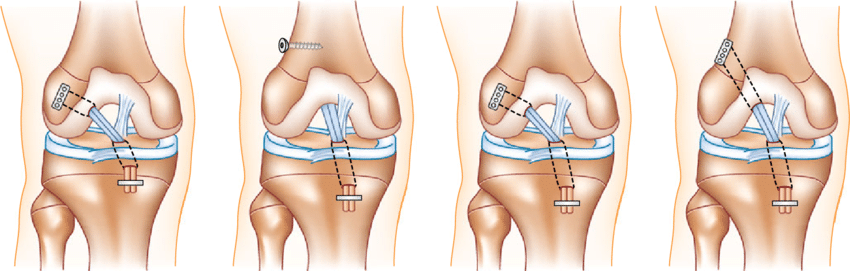
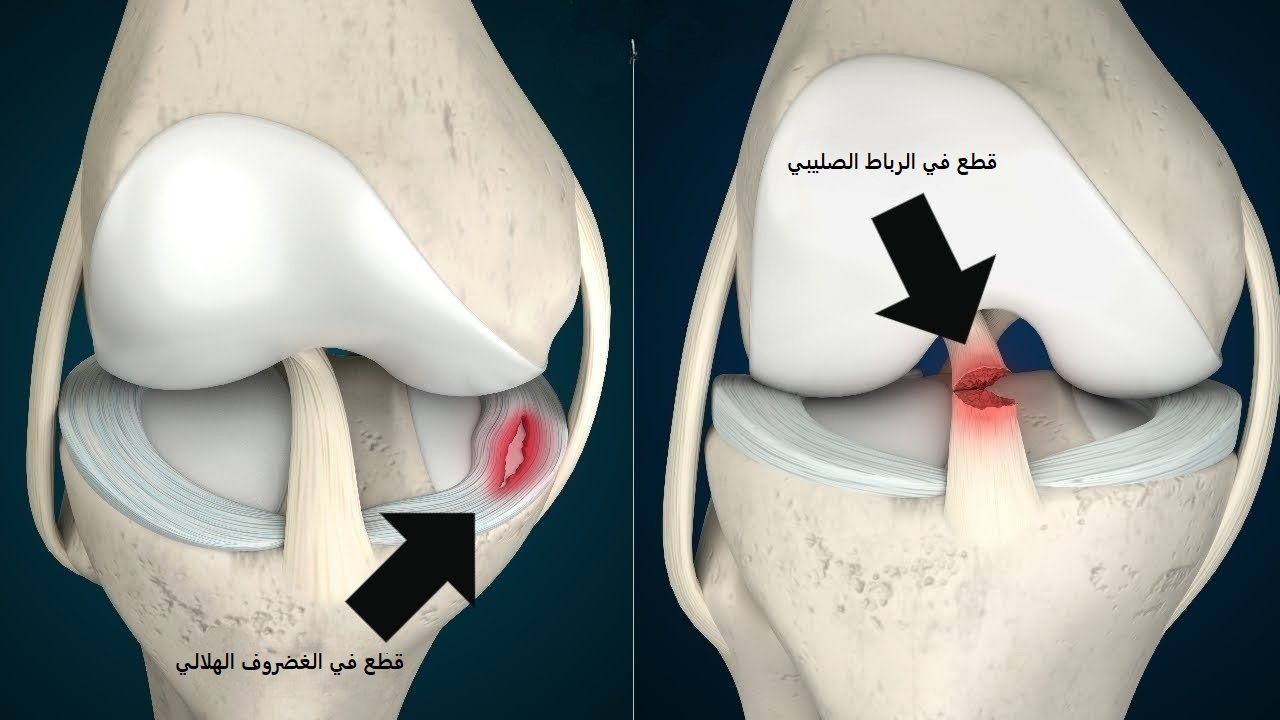
- تمزق الرباط الصليبي الأمامي (ACL) والرباط الجانبي للركبة:
- كيفية الإصابة: غالبًا ما يحدث أثناء التوقف المفاجئ أو تغيير الاتجاه بسرعة في ألعاب مثل كرة القدم أو كرة السلة.
- الأعراض: قد تشعر بـ"فرقعة" في الركبة، يليها تورم فوري وفقدان الثبات في المفصل.
- العلاج: يبدأ بالعلاج التحفظي والعلاج الطبيعي، أو استخدام دعامات دعم، ولكن في حالات التمزق الكامل تُجرى جراحة لإعادة بناء الرباط باستخدام أوتار بديلة لضمان استقرار الركبة.
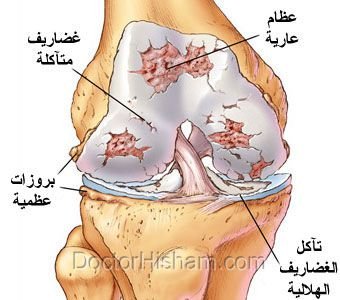
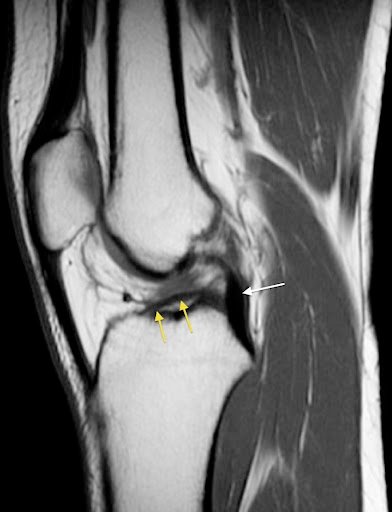
- تمزق الغضروف الهلالي (Meniscus Tear):
- كيفية الإصابة: نتيجة دوران مفاجئ للركبة مع حمل وزن الجسم.
- الأعراض: ألم في الجانب الداخلي أو الخارجي للركبة، تيبس، وشعور بانغلاق أو طقطقة أثناء الحركة.
- العلاج: يعتمد على درجة الإصابة؛ فقد يشمل الراحة والعلاج الطبيعي وتجنب الحركة المفرطة، أو قد يتطلب إجراء منظار للركبة لإصلاح أو إزالة الجزء الممزق من الغضروف.
- إصابات الفخذ والورك (تمزق الغضروف الشفوي – خلع الورك):
- كيفية الإصابة: تحدث عند الرياضيين في الرياضات التي تتطلب دورانًا شديدًا للورك أو حدوث تصادم قوي (مثل الجمباز أو التزلج).
- الأعراض: ألم في الورك أو أعلى الفخذ، تقليل مدى الحركة، وشعور بالتصلب.
- العلاج: يبدأ بالعلاج التحفظي مثل الراحة والعلاج الطبيعي، وإذا لم تتحسن الحالة فقد يتم اللجوء إلى جراحة من خلال المنظار لإصلاح تمزق الغضروف الشفوي أو إعادة مفصل الورك إلى مكانه.
- تمزق وتر أكيليس (Achilles Tendon Rupture):
- كيفية الإصابة: يحدث غالبًا مع القفز العالي أو التسارع المفاجئ أثناء الركض.
- الأعراض: ألم حاد في مؤخرة الساق، شعور بضربة أو انفصال في الوتر، وصعوبة في الوقوف على أطراف الأصابع.
- العلاج: في الحالات البسيطة قد يكفي الراحة والتثبيت الجبسي، أما التمزق الكامل فيستلزم التدخل الجراحي لإعادة ربط الوتر، ويتبعه فترة إعادة تأهيل طويلة من العلاج الطبيعي.
خدمات تقدمها عيادة د. هشام عبدالباقي
تقدم عيادة الدكتور هشام عبدالباقي أشهر دكتور عظام إصابات ملاعب في القاهرة، مجموعة شاملة من الخدمات المتخصصة التي تركز على تشخيص وعلاج إصابات الملاعب ومشاكل المفاصل، خاصة في المناطق التالية:
- إصابات الركبة والرباط الصليبي: تشخيص وعلاج متكامل لتمزقات الأربطة وأضرار الغضاريف.
- جراحات استبدال مفصل الركبة والفخذ: إجراء عمليات استبدال المفاصل بمفاصل صناعية متقدمة للمرضى الذين يحتاجون ذلك.
- علاج إصابات الغضاريف والأربطة: إزالة وإصلاح الغضاريف التالفة وإعادة بناء الأربطة الممزقة.
- إعادة التأهيل والعلاج الطبيعي: برامج تأهيل شاملة بعد الجراحة أو الإصابات الرياضية لاستعادة قوة المفصل ووظيفته.
- علاج التهابات أوتار الكاحل والفخذ: التدخل العلاجي ضد التهاب الأوتار الناتج عن الإجهاد المتكرر.
- متابعة الرياضيين المحترفين والهواة: دعم ومتابعة خاصة للرياضيين لضمان العودة السليمة للنشاط الرياضي.
ما هي الأسئلة التي يجب أن أطرحها على أفضل دكتور إصابات ملاعب؟
عند زيارة الطبيب المتخصص، من المهم أن تكون مستعدًا بأسئلة تساعدك في تقييم خبرته وخطة العلاج. إليك بعض الأسئلة المهمة:
- ما مدى خبرتك في علاج هذه الإصابة بالذات؟
- هل يمكن للعلاج الطبيعي أن يكفي أم أن الجراحة ضرورية؟
- كم تستغرق فترة التعافي الكاملة؟
- ما نسبة المرضى العائدين لممارسة الرياضة بعد العلاج؟
متى يجب التوجه إلى الطوارئ بسبب إصابات الملاعب؟
يُنصح بزيارة المستشفى مباشرة إذا ظهرت أي من العلامات التالية بعد الإصابة الرياضية:
- ألم شديد ومفاجئ لا يُحتمل.
- تورم مفاجئ وكبير في المفصل أو المنطقة المصابة.
- عدم القدرة على تحريك الطرف المصاب أو تحميل الوزن عليه.
- صوت "فرقعة" أو فقدان مفاجئ لاستقرار المفصل عند حدوث الإصابة.
- وجود تشوه أو خلع ظاهر في المفصل أو العظام.
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
الفرق بين إصابة الأوتار والأربطة
- الأوتار (Tendons): هي الأنسجة التي تربط العضلات بالعظام، وتتحمل قوة الشد عند حركة العضلة. عند إصابة الوتر (مثل وتر أكيليس)، تظهر أعراض كالانتفاخ والألم الحاد عند الحركة، وقد يتطلب الشفاء علاجًا محددًا أو جراحة لإعادة الربط.
- الأربطة (Ligaments): هي الأنسجة التي تربط العظام بالمفصل وتثبتها. عند إصابة الرباط (مثل الرباط الصليبي)، يشعر المريض بألم ومشكلة في ثبات المفصل. قد يحتاج الأمر للتدخل الجراحي إذا كان التمزق كاملاً لاستعادة الثبات.
- الفرق الرئيسي: تكمن الاختلافات في مكان الإصابة والأعراض، فإصابات الأوتار غالبًا ما تنتج عن حمل أوزان أو قفزات مفاجئة، بينما إصابات الأربطة تنتج عادة عن التواءات أو حركات مفاجئة. تختلف أيضًا فترة التعافي والإجراءات العلاجية: بعض الإصابات تهدأ بالراحة والعلاج الطبيعي، أما الإصابات الحادة فقد تتطلب تدخلًا جراحيًا.
نبذة عن الدكتور هشام عبدالباقي
- الدكتور هشام عبدالباقي هو استشاري وعالم جراحة عظام ومفاصل، تخرج في كلية الطب بجامعة عين شمس عام 1986، وحصل على الماجستير عام 1991 والدكتوراه عام 1995 في جراحة العظام، وهو أفضل دكتور عظام ومفاصل في مصر.
- بعد التخرج عمل استشاريًا بمستشفى جامعة عين شمس ورأس سابقًا قسم جراحة العظام في معهد ناصر للأبحاث والعلاج.
- كما عمل كأستاذ زائر واستشاري جراحة العظام في مستشفى السعودي الألماني بدبي، مما أضاف إلى خبرته الدولية في مجال إصابات الملاعب.
- يمتلك الدكتور هشام أكثر من 35 عامًا من الخبرة في جراحة العظام والمفاصل، ويعد أحد أفضل أطباء العظام في مصر والوطن العربي.
- يركز الدكتور هشام عبدالباقي على علاج مشكلات مفاصل الورك والركبة والكاحل. تشمل تخصصاته إجراء عمليات استبدال مفاصل الفخذ والركبة، وتنظير الركبة العلاجي، وتصحيح تشوهات الساق السفلية (تقوس الساقين) ، بالإضافة إلى علاج مشكلات القدم والأوتار باستخدام أحدث التقنيات الطبية.
لماذا يعتبر الدكتور هشام عبدالباقي الأفضل في إصابات الملاعب؟
- خبرة واسعة ومعترف بها: أمضى الدكتور هشام أكثر من 35 عامًا في جراحة العظام والمفاصل، وأجرى آلاف العمليات الناجحة في القاهرة ودبي. حرصه المستمر على تحديث مهاراته من خلال الدورات التدريبية والمؤتمرات جعل منه خبيرًا في أحدث الإجراءات الجراحية مثل جراحة الرباط الصليبي بالمنظار.
- مناصب أكاديمية مرموقة: يشغل الدكتور هشام حاليًا منصب أستاذ واستشاري جراحة العظام بجامعة عين شمس، وهو رئيس سابق لقسم العظام بمعهد ناصر. كما عمل كأستاذ زائر في مستشفى سعودي ألماني بدبي، ما يعكس مستوى الثقة العالمي في مهارته.
- استخدام تقنيات حديثة: يعتمد الدكتور هشام على المناظير الجراحية والإجراءات الأقل توغلاً، مما يحسّن النتائج ويقلل فترة التعافي. فهو يجري عمليات ترميم الغضروف الهلالي وإعادة بناء الرباط الصليبي بأحدث الأجهزة، لتحقيق شفاء أسرع وألم أقل للمرضى.
- متابعة شاملة بعد العلاج: لا يقتصر دور الدكتور هشام على الجراحة فقط، بل يشمل المتابعة الدقيقة بعد العملية والإرشاد بتمارين إعادة التأهيل المناسبة. هذه الرعاية المتكاملة تساعد المرضى على استعادة الحركة الكاملة والوظيفة الطبيعية للمفصل بأسرع وقت.
- إسهامات علمية وبحثية: نُشرت للدكتور هشام عدة أبحاث في مجلات علمية مرموقة تتناول تقنيات جراحة العظام الرياضية مثل إصلاح الرباط الصليبي، مما يعكس مواكبته لأحدث تطورات الطب والعلاج.
- تقييمات إيجابية من المرضى: حصل الدكتور هشام على تقييمات عالية من مرضاه الذين أثنوا على مهارته وأخلاقه الطبية. ينصح الكثيرون به كـ أفضل دكتور إصابات ملاعب لعلاج الرباط الصليبي وغضروف الركبة وغيرها من الإصابات الرياضية.
نصائح لاختيار أفضل دكتور إصابات ملاعب
عند البحث عن طبيب متخصص في إصابات الملاعب، ضع في اعتبارك الآتي:
- التخصص والخبرة: تأكد من أن الطبيب متخصص في جراحة العظام وذو خبرة مثبتة في إصابات الملاعب. فالطبيب الذي هو دكتور عظام تخصص إصابات ملاعب سيكون الأكثر قدرة على تشخيص حالتك بشكل صحيح.
- التقنيات والأجهزة الطبية: يفضل اختيار طبيب يستخدم أحدث الأجهزة والمناظير الجراحية لتحسين النتائج وتسريع الشفاء.
- الشهادات والاعتمادات: تحقق من المؤهلات العلمية والشهادات الاحترافية للطبيب، وغالبًا ما يتم ذكرها في موقع العيادة أو داخل عيادة الطبيب.
- آراء وتجارب المرضى: قراءة تقييمات المرضى السابقين تساعدك في تكوين فكرة عن مستوى الرعاية والخدمة.
- الموقع وسهولة الوصول: قد يسهل عليك العثور على دكتور إصابات ملاعب في مصر الجديدة مثل د. هشام، إذ تقع عيادته في منطقة مصر الجديدة (شيراتون النزهة) بالقرب من التجمع ومدينة نصر، كما يسهل في هذه الوصول إلى مراكز الأشعة ومعامل التحاليل، مما يجعل الوصول إليها مريحًا للقاطنين في القاهرة، وبهذا يُعَد الدكتور هشام أقرب دكتور إصابات الملاعب مصر الجديدة.
الخاتمة
إذا كنت تبحث عن اشطر دكتور إصابات ملاعب في مصر، فإن الدكتور هشام عبدالباقي بخبرته الطويلة في علاج إصابات الركبة والفخذ والكاحل يُعد خيارًا مثاليًا. لا تدع ألم الاصابات يوقف حياتك الرياضية أو اليومية.
احجز موعدك الآن مع الدكتور هشام لاستشارة طبية متخصصة، وابدأ رحلة الشفاء من التشخيص الدقيق حتى التأهيل النهائي. اتصل بالعيادة مباشرة أو عبر الموقع الإلكتروني لمزيد من التفاصيل، واستعد للعودة إلى نشاطك الرياضي بثقة وأمان.
مقالات ذات صلة
أنواع إصابات الملاعب الأكثر شيوعاً وطرق علاجها
افضل دكتور عظام في مصر والوطن العربي 2025
خبرة أكثر من 40 عام
دكتور هشام عبد الباقي استشاري جراحة العظام و المفاصل فى جامعة عين شمس
احجز موعدك الآن
الأسئلة الشائعة عن افضل دكتور اصابات ملاعب في مصر 2025
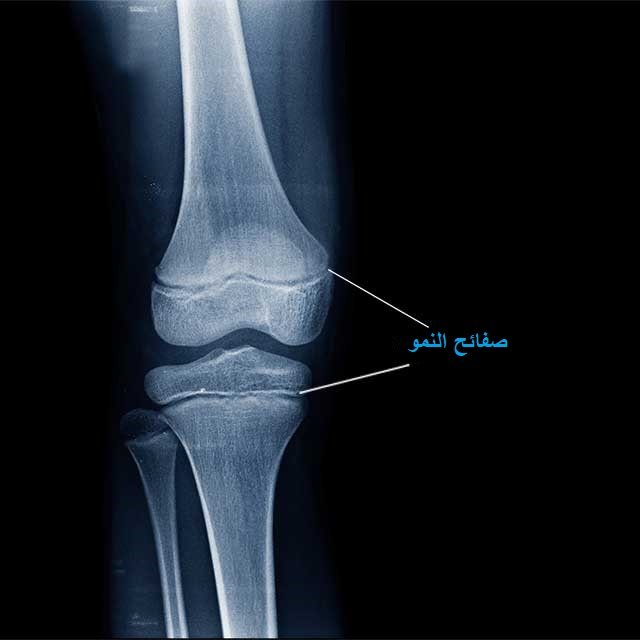
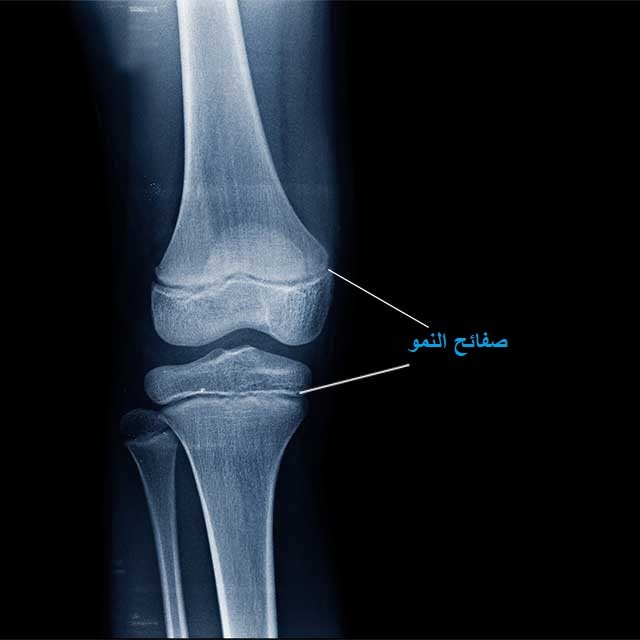
نعم، يستقبل الأطفال الذين يعانون من مشاكل في مفصل الركبة أو الكاحل أو الفخذ، خاصةً تلك الناتجة عن الأنشطة الرياضية مثل إصابة الرباط الصليبي أو كسور مراكز النمو.
يركز الدكتور هشام على جراحة العظام والمفاصل، خاصةً إصابات الركبة والفخذ والكاحل، بالإضافة إلى الإصابات الرياضية والكدمات الحادة.
في بعض الاحيان وحسب درجة الاصابة قد يكتفي الطبيب بالعلاج التحفظي نعم، ولا يلجأ للجراحة إلا عند الضرورة لضمان الشفاء التام.
تختلف حسب شدة الإصابة وطريقة العلاج، لكنها غالبًا تتراوح بين 6 إلى 9 أشهر قبل العودة التدريجية للملاعب.